Повышенная температура, озноб, лихорадка, боль в спине и ломота в костях — это признаки воспалительного процесса. Эти симптомы часто встречаются при инфекционных заболеваниях внутренних органов, позвоночника и суставов.
Что делать, если болит спина и температура повышена? К какому врачу обратиться?
Можно ли самостоятельно облегчить состояние и в каких случаях следует вызывать скорую помощь?
Причины
Чтобы понять, как действовать, необходимо разобраться в причинах боли и воспаления. Рассмотрим наиболее распространенные из них и узнаем, что делать в каждой ситуации.
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника». Задать вопрос>>
Грипп
Виновник заболевания — вирус, передающийся воздушно-капельным путем и поражающий ЛОР-органы. Для здоровых людей он не представляет серьезной угрозы, но пациенты с хроническими заболеваниями и ослабленным иммунитетом подвержены риску.
Приходько Аркадий Аркадьевич
Врач-ревматолог, городская поликлиника, Москва.
Образование: ФГБНУ НИИР им. В.А. Насоновой, Астраханская государственная медицинская академия.
Для таких пациентов грипп может привести к осложнениям: бронхиту, пневмонии, миалгии, перикардиту.
- высокая температура (выше 38 °С);
- головная и мышечная боль;
- ломота в костях и суставах, в пояснице;
- насморк;
- боль и першение в горле;
- сухой кашель.
При первых симптомах гриппа следует вызвать врача на дом. Он проведет осмотр, прослушивание и опрос, а также направит на лабораторные исследования мазков на антитела к гриппу.
В остром периоде необходимо:
- соблюдать постельный режим;
- придерживаться диеты;
- принимать противовирусные, жаропонижающие и антигистаминные препараты;
- пить много теплой жидкости;
- принимать витамины.
Соблюдение постельного режима — важная часть лечения гриппа.
Приходько Аркадий Аркадьевич
Врач-ревматолог, городская поликлиника, Москва.
Образование: ФГБНУ НИИР им. В.А. Насоновой, Астраханская государственная медицинская академия.
Если грипп переносится «на ногах», риск осложнений, таких как воспаление легких и сердечно-сосудистые патологии, значительно возрастает.
- свежевыжатые соки и ягодные морсы;
- отвары и настои трав: цветки липы, мать-и-мачехи, плоды шиповника;
- настойки: эвкалиптовая, полынная;
- прогревания (после снижения температуры) горчицей и ингаляции;
- медовые лепешки на грудь и спину и другие методы.
Острое респираторное заболевание
Боль в спине и температура при ОРЗ — признаки борьбы организма с инфекцией. Иммунная система активируется, увеличивая кровоток в нужных областях и уменьшая его в менее важных.
Это приводит к боли в суставах, мышцах и пояснице.
Симптомы:
- насморк и заложенность носа;
- невысокая температура (до 38 °С), боль в пояснице;
- боль в горле, першение, кашель;
- общая слабость.
Диагностика:
- общий анализ крови;
- бактериальный посев на антитела;
- рентген;
- УЗИ.
Лечение:
- жаропонижающие средства;
- противовоспалительные препараты;
- отхаркивающие средства;
- сосудосуживающие капли;
- поливитамины.
Народные средства могут помочь при «простуде»:
- чай с медом и малиной;
- молоко с растопленным маслом;
- отвары и настои лекарственных трав.
После нормализации температуры возможно назначение прогреваний.
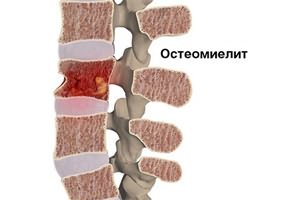
Инфекционные заболевания позвоночника
Главный признак спинальной инфекции — боль в спине и температура до 37 °С. В остром периоде возможна высокая лихорадка с температурой до 40 °С.
Дополнительные симптомы:
- недомогание, сонливость;
- воспаление и нагноение послеоперационных ран (если имеются);
- иногда — признаки интоксикации;
- покраснение кожи в области воспаления;
- онемение и снижение чувствительности в конечностях;
- параличи, судороги, непроизвольное мочеиспускание — в запущенных случаях.
Диагностика включает:
- лабораторные исследования крови и тканей из ран;
- рентген позвоночника;
- МРТ;
- КТ.
Лечение инфекций позвоночника зависит от диагноза:
- при дисците — наложение гипса, антибиотики;
- при остеомиелите — несколько курсов антибиотиков, часто — операция;
- при эпидуральном абсцессе — операция, дренирование, антибактериальные препараты;
- при болезни Потта — этиотропное лечение, витамины, противовоспалительные препараты.
Не рекомендуется заниматься самолечением и использовать нетрадиционные средства при лечении инфекционных поражений позвоночника.
Воспаление шейно-плечевых мышц (миозит)
Среди причин миозита — грипп, ревматизм, нарушения обмена веществ, тонзиллит, перенапряжение мышц, переохлаждение.
Симптомы:
- боль в шее и плечах, отдающая в спину и поясницу;
- ноющие боли, усиливающиеся при прикосновении и движении;
- при присоединении инфекции — повышение температуры и озноб;
- головная боль;
- отек и покраснение кожи.
Диагностика. Основная задача врача — отличить миозит от остеохондроза. Для этого проводят:
- осмотр;
- рентген;
- биопсию;
- электромиографию.
Лечение:
- согревающие мази;
- НПВС;
- блокада: новокаиновая или кортикостероидная;
- иногда — антибиотики;
- диета;
- лечебная физкультура;
- иглорефлексотерапия;
- точечный массаж.
В домашних условиях можно использовать средства нетрадиционной медицины:
- втирания и мази на основе лекарственных растений;
- компрессы: медовые и картофельные;
- настойки и отвары трав.
Пиелонефрит
Пиелонефрит — воспалительное заболевание паренхимы почек и чашечно-лоханочной системы. Боль при этом заболевании часто ощущается в области 4 и 5 поясничных позвонков.
Острая форма пиелонефрита проявляется следующими симптомами:
- Высокая температура (до лихорадки) и тянущая боль в пояснице;
- Головная боль;
- Озноб;
- Потливость;
- Болезненное мочеиспускание.
При осложнениях могут возникать гнойные и кровянистые выделения в моче.
Мышечные травмы
Чрезмерная нагрузка на мышцы во время тренировок или тяжелой физической работы может привести к растяжению мышц спины.
При этом возникает боль в виде спазмов в травмированной области.
Другие симптомы:
- отек мышцы;
- кровоподтек;
- головокружение;
- повышение температуры тела.
Диагностика:
- осмотр травматологом;
- рентген;
- иногда — ультразвуковое исследование.
Лечение:
- исключение нагрузки;
- холодные компрессы;
- давящая повязка или эластичный бинт;
- обезболивание;
- нестероидные противовоспалительные средства (наружно);
- массаж;
- гимнастика;
- физиолечение.
Ускорить выздоровление можно с помощью подручных средств:
- растирки на основе чеснока;
- компрессы с репешком и бузиной;
- примочки из репчатого лука.
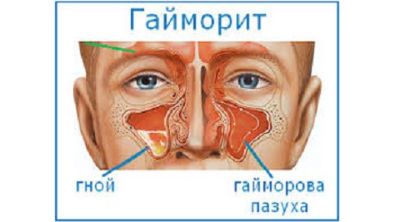
Тонзиллиты, трахеиты, гайморит
Воспаления горла, носа и бронхов часто сопровождаются болями в спине и ломотой в суставах.
Симптомы зависят от основного заболевания и могут включать:
- боль в горле и носовых пазухах;
- головную боль;
- боль в пояснице и температуру 37-39 °С;
- кашель;
- слабость.
Диагностика:
- бакпосев мазка с миндалин, зева и носа;
- анализы крови и мочи;
- рентген;
- спирография.
Лечение:
- антибиотики;
- орошение горла антисептическими растворами;
- промывание носа;
- сосудосуживающие капли;
- противовирусные препараты;
- муколитические средства;
- ингаляции.
В домашних условиях можно применять прогревания ног и горла (после снижения температуры). Для снятия боли в спине подойдут противовоспалительные мази с согревающим эффектом.
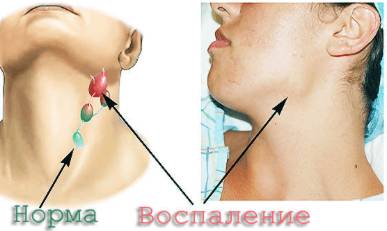
Воспаления подчелюстных лимфоузлов
Подчелюстные лимфоузлы остро реагируют на нарушения в организме. Воспаление может быть вызвано инфекцией, ослаблением иммунитета или опухолями.
Симптомы:
- отек шеи и лица, покраснение кожи;
- болезненность лимфоузла;
- повышение температуры, боль в спине и суставах;
- слабость, головная боль.
Диагностика:
- анализ крови;
- биопсия;
- рентген грудной клетки;
- УЗИ.
Лечение:
- антибиотики;
- физиотерапия;
- НПВС местно;
- при отсутствии результатов — хирургическое удаление гноя.
Рекомендуется повышать иммунитет с помощью природных биостимуляторов, таких как алоэ, фрукты, мед и каланхоэ. Также важно избегать переохлаждения и простуд, а воспалительно-инфекционные заболевания лечить своевременно.
Самолечение, особенно прогревание лимфоузлов и прикладывание льда, строго запрещено.
Менингит
При воспалении оболочек спинного и головного мозга часто возникают боль в спине, суставах и повышение температуры.
Другие симптомы:
- рвота;
- интенсивная головная боль;
- сыпь;
- судороги.
Диагностика: поясничная пункция для исследования цереброспинальной жидкости.
Лечение проводится в стационаре:
- сульфаниламиды или антибиотики;
- общеукрепляющие средства;
- кортикостероиды;
- мочегонные препараты.
Профилактика менингитов включает закаливающие процедуры, стимуляцию иммунитета, предотвращение воспалительных заболеваний и их своевременное лечение.
Бронхолегочные инфекции: пневмонии, бронхиты, плевриты
Воспалительные заболевания легких и бронхов проявляются мышечной болью в спине и высокой температурой (выше 38 °С).
Другие симптомы включают:
- боль в груди;
- слабость;
- головную боль;
- кашель;
- одышку.
Для аллергического бронхита повышение температуры не характерно; симптомы исчезают после прекращения контакта с аллергеном.
Диагностика включает:
- рентген;
- анализы мокроты и крови;
- спирометрию;
- бронхоскопию;
- эхокардиографию;
- биохимический анализ крови;
- УЗИ плевры;
- торакоскопию.
Лечение может включать:
- антибактериальные, противовирусные и противогрибковые препараты;
- противокашлевые и отхаркивающие средства, ингаляции;
- массаж, лечебную физкультуру и физиотерапию.
При бронхите может быть целесообразно промывание бронхов специальными лекарственными составами. При дыхательной недостаточности из-за пневмонии показана кислородная терапия, а при плеврите — хирургическое удаление пораженных участков.
Перикардит, миокардит
Воспалительные заболевания околосердечной сумки и миокарда вызывают боли в области сердца, которые могут быть от умеренных до сильных. Боль может отдавать в спину и под лопатку, а также сопровождается повышенной температурой тела.
Другие симптомы:
- одышка;
- перебои в сердечном ритме;
- потливость;
- суставная боль;
- учащенный пульс;
- недомогание;
- кашель.
Главное отличие сердечных воспалений от бронхолегочных — усиление болевых ощущений при кашле, движении и глотании.
Диагностика включает:
- анализы крови;
- электрокардиография;
- фонокардиография;
- рентген легких;
- эхо-КГ;
- пункция перикарда;
- посев крови на бактерии;
- МРТ сердца;
- сцинтиграфия.
Лечение может включать:
- госпитализацию или постельный режим;
- нестероидные противовоспалительные средства;
- анальгетики;
- препараты калия;
- иммуносупрессивные и антигистаминные средства;
- иногда — антибиотики и противовирусные препараты;
- глюкокортикоиды;
- диету;
- санацию очагов хронической инфекции;
- хирургическую операцию.
Вакцинация, своевременное лечение воспалений, защита от укусов клещей, здоровый образ жизни и адекватная физическая нагрузка помогают избежать серьезных сердечных заболеваний.
Эндометриты
В результате проникновения бактерий в матку возникает воспаление ее мышечного или слизистого слоя.
Симптомы:
- боли внизу живота, отдающие в спину или выше крестца;
- повышение температуры;
- выделения с неприятным запахом;
- боль при мочеиспускании;
- учащенный пульс.
При переходе заболевания в хроническую форму могут наблюдаться нарушения менструального цикла, маточные кровотечения и боль при половом акте.
Диагностика:
- гинекологический осмотр;
- анализы крови и мазка;
- гистологическое исследование;
- УЗИ;
- гистероскопия.
Лечение:
- диета, покой, питьевой режим;
- антибиотики;
- дезинтоксикация;
- поливитамины;
- антигистаминные и противогрибковые средства.
При эндометритах эффективны физиотерапия и гирудотерапия (лечение медицинскими пиявками).
Цистит
Воспалительные процессы в мочевом пузыре чаще всего вызываются кишечными бактериями, попадающими в мочеиспускательный канал.
Симптомы:
- жжение и боль при мочеиспускании;
- мутная, неприятно пахнущая моча с примесью крови;
- слабость и разбитость;
- повышенная температура;
- ноющая, постоянная боль в пояснице;
- тошнота и боль в нижней части живота.
Диагностика:
- анализ крови и мочи;
- анализ на половые инфекции;
- урофлоуметрия;
- УЗИ почек и мочевого пузыря;
- биопсия;
- цистоскопия.
Лечение:
- диета;
- мочегонные препараты;
- антибиотики;
- антисептические промывания мочевых путей;
- обезболивание;
- в некоторых случаях — операция.
Народная медицина предлагает дополнительные меры борьбы с циститом:
- сидячие ванночки с противовоспалительными травами — календулой, ромашкой, шалфеем;
- теплая грелка на мочевой пузырь;
- свежевыжатый клюквенный сок;
- отвары трав: эхинацеи, зверобоя, сосновых почек, хвоща полевого.
Другие причины
Боль в спине различной интенсивности, сопровождающаяся повышенной температурой, может быть признаком различных заболеваний:
- болезни желудочно-кишечного тракта — холецистит, язва, панкреатит;
- туберкулезный спондилит;
- камни в почках;
- тромб в почечной артерии;
- опоясывающий лишай;
- стенокардия;
- аневризма аорты;
- инфаркт;
- флегмона спинных мышц;
- простатит у мужчин.
Независимо от причины боли в спине и температуры, лечение должно проводиться под контролем врача.
Первая помощь
Если нет возможности сразу обратиться к врачу при боли в спине и температуре, можно попробовать:
- принять обезболивающее или жаропонижающее;
- ненадолго приложить лед;
- использовать нестероидное противовоспалительное средство.
Не стоит увлекаться самолечением!
Установить истинную причину воспаления и назначить правильное лечение может только специалист.
В каких случаях нужно срочно обратиться к врачу?
Если боли в спине сопровождаются температурой, даже невысокой, необходимо немедленно вызвать скорую помощь или обратиться к врачу. Не стоит пытаться отлежаться, если вместе с болью и температурой наблюдаются:
- рвота;
- боль в животе;
- дискомфорт в левом подреберье;
- сильная боль с одной стороны спины;
- проблемы с мочеиспусканием;
- снижение потенции.
Чем точнее вы опишете симптомы врачу, тем выше вероятность своевременного и полного излечения.
Шпаргалка
- Боль в спине и температура – признаки воспалительного процесса.
- ОРЗ, ОРВИ, грипп: высокая температура, ломота в теле, насморк, боль в горле, головная и мышечная боль.
- Инфекционные заболевания позвоночника (дисцит, остеомиелит, эпидуральный абсцесс): недомогание, слабость, температура, покраснение в области боли, онемение конечностей.
- Миозит: ноющая боль в шее и плечах, отдающая в спину, усиливающаяся при прикосновении, температура, слабость, головная боль, гиперемия.
- Пиелонефрит: тупые, ноющие боли в животе и пояснице, слабость, мутная моча, высокая температура.
- Мышечные травмы: спастическая боль в пораженной мышце, отек, гематома, повышение температуры.
- Тонзиллиты, трахеиты: боль в горле, спине, ломота в суставах и мышцах, температура, слабость.
- Воспаление подчелюстных лимфоузлов: болезненность лимфоузлов, повышение температуры, боль в спине, слабость, головная боль.
- Менингит: боль в спине и суставах, повышение температуры, рвота, головная боль, сыпь, судороги.
- Бронхолегочные заболевания: кашель, боль в груди и спине, одышка, слабость, головная и мышечная боль, температура.
- Перикардит, миокардит: боли в области сердца, отдающие в плечо и спину, температура, одышка, нарушение сердечного ритма, потливость, кашель.
- Эндометрит: боли внизу живота, отдающие в спину, температура, патологические выделения.
- Цистит: жжение и боль при мочеиспускании, боль внизу живота и пояснице, температура, примеси крови в моче, слабость.
- Другие причины: заболевания ЖКТ, мочекаменная болезнь, опоясывающий лишай, простатит, стенокардия, аневризма аорты, инфаркт.
Боли в поясничном отделе и высокая температура могут указывать на различные заболевания. Высокая нагрузка на спину, переохлаждение, травмы и простуда могут быть источниками проблемы. Рассмотрим подробнее наиболее распространенные причины.
Основные причины
Боли в поясничном отделе позвоночника могут возникать по различным причинам. Если боль появилась неожиданно и источник проблемы неясен, необходимо обратиться к терапевту.
Боль в пояснице и температура до 38 градусов могут быть вызваны следующими заболеваниями:
- грипп, пневмония, плеврит и другие вирусные инфекции;
- заболевания почек;
- инфекционные воспаления мочеполовой системы;
- гинекологические проблемы у женщин;
- осложнения остеохондроза;
- опухоли и патологии желудочно-кишечного тракта;
- травмы позвоночника;
- туберкулез позвоночника и остеомиелит.
Травмы в мышцах
Болезненные ощущения в спине часто возникают из-за интенсивной нагрузки на позвоночник.
При поднятии тяжестей или резких движениях слабые мышцы могут растягиваться, что вызывает боль в поврежденном участке. Эта боль может быть «тупой», «ноющей» или «резкой».
В таких случаях помогут инъекционные методы или наружные средства с болеутоляющим действием. Пострадавшему также необходим покой для восстановления мышечных волокон.
Воспаления позвоночника
Воспалительные процессы в позвоночнике вызываются патогенными бактериями, которые воздействуют на нервы и приводят к болевым ощущениям. Опасность представляют любые вирусные инфекции, а также использование плохо стерилизованных хирургических инструментов.
Другой причиной воспаления в позвоночном столбе может быть асептическое (неинфекционное) воспаление. Оно приводит к зажиму тканей, что вызывает стирание позвонков, и межпозвоночные диски не могут их удерживать. Это состояние называется дегенеративно-дистрофическим воспалением.
Болезнь Бехтерева – генетическое аутоиммунное заболевание, при котором организм, после перенесенной инфекции, воспринимает хрящевые ткани межпозвоночных дисков как зараженные и направляет лейкоциты для борьбы с собственными клетками.
Это заболевание сопровождается воспалением, разрушением тканей позвоночника и окостенением, так как вместо хрящевой ткани образуется костная.
Проблемы ЖКТ
Повышение температуры и боли в пояснице могут указывать на заболевания кишечника или желудка. Рассмотрим болезни, вызывающие боли в спине:
-
Язва желудка. Развивается из-за постоянного стресса и неправильного питания (избыточное потребление кофе, алкоголя и острой пищи). Боли в животе возникают через 3 часа после еды и ночью.
-
Острый холецистит. Воспаление желчного пузыря проявляется резкими болями под ребрами справа. Боль может длиться от нескольких часов до нескольких дней, сопровождается тошнотой и повышенной температурой.
-
Острый панкреатит. Воспаление поджелудочной железы возникает при переедании и неправильном питании. Также его могут спровоцировать желчнокаменная болезнь, хронический холецистит, сосудистые поражения, язвы, инфекции, травмы и отравления. Боль носит опоясывающий характер и может длиться долго. Присутствуют тошнота, рвота, вздутие живота и запоры. Самолечение может быть опасным, поэтому при первых симптомах следует обратиться к врачу.
-
Аппендицит. Воспаление аппендикса проявляется резкими, но терпимыми болями в правой подвздошной области, возможны рвота (без рецидивов), запоры или диарея. Боль может иррадиировать в поясницу, бедра и наружные половые органы.
Вирусные инфекции
При ОРВИ организм подвержен интоксикации, и вирус может поражать различные органы. Вирусы вызывают воспаления в мышцах и могут обострять хронические заболевания.
Одним из осложнений после гриппа является миозит (воспаление мышц). При миозите болит не только поясница, но также наблюдаются высокая температура, кашель и боли в шейном отделе.
Это состояние часто возникает после переохлаждения. Мышцы напрягаются и уплотняются, что приводит к болевым ощущениям при нажатии.
Грипп — наиболее распространенное заболевание с возможными осложнениями.
Симптомы гриппа:
- температура выше 38 градусов;
- «ноющие» боли в пояснице;
- насморк, кашель, боль в горле;
- головные боли.
Мочеполовые инфекции
Из-за различий в строении мочеполовых систем у мужчин и женщин заболевания протекают по-разному. У мужчин часто встречаются уретрит и простатит, а у женщин — цистит, пиелонефрит и гломерулонефрит.
Цистит проявляется следующими симптомами: боли в пояснице, температура около 37 градусов, болезненное мочеиспускание (рези), наличие крови в моче и боли в животе.
Простатит — распространенное заболевание у мужчин, возникающее по различным причинам. Игнорировать его нельзя, так как последствия могут быть серьезными.
Симптомы простатита:
- Сильные боли в паховой области и промежности, боли в пояснице;
- Температура около 38 градусов, которая длительное время не снижается;
- Болезненное мочеиспускание;
- Запоры.
Высокая температура и боль в пояснице у мужчин могут указывать на уретрит.
Уретрит — это воспаление слизистой оболочки уретры, обычно вызванное инфекциями, проникающими в мочеиспускательный канал, или химическим раздражением. Признаки уретрита:
- Неестественный цвет мочи;
- Лихорадка;
- Проблемы с мочеиспусканием;
- Неприятные ощущения в области половых органов.
Дегенеративно-дистрофические изменения позвоночника
Дегенеративно-дистрофические изменения — это утрата эластичности межпозвоночных дисков. Разрушение костных и хрящевых тканей, вызванное ожирением и малоподвижным образом жизни, приводит к нарушению обмена веществ в клетках и недостатку важных микро- и макроэлементов.
Симптомы разрушительных процессов в позвоночнике:
- Ноющая боль в отделах позвоночника при нагрузке;
- «Ломящая» боль в пояснице;
- Возможное повышение температуры тела;
- Сбои в работе органов малого таза;
- Нарушение походки;
- Боль, отдающая в нижние конечности;
- Ощущение онемения и покалывания в области бедер.
Отсутствие лечения может привести к нарушению кровообращения и инвалидизации пациента.
Дать однозначный ответ на вопрос «почему при температуре болит поясница» сложно без консультации с врачом и тщательной диагностики. Каждое заболевание может вызвать патологические процессы в организме и нарушить работу других органов. Поэтому не стоит откладывать визит к терапевту и игнорировать рекомендации врача.