Боли в спине — распространенная проблема, особенно у людей старше 40 лет. Чаще всего жалобы касаются поясничной области. Боль может быть тянущей или ноющей, постоянной или резкой и мимолетной. Каждая из этих разновидностей указывает на разные причины.
Дискомфорт при наклонах также может свидетельствовать о заболеваниях позвоночника и других проблемах. Многие не обращаются к врачу сразу после появления неприятных ощущений, а терпят, пока боль не усиливается. Однако правильнее будет посетить врача сразу после появления болей.
Возможные причины
Не всегда удается вовремя обратиться к врачу, и образ жизни может мешать уделять внимание здоровью. Однако это неправильно, так как боли в пояснице при наклоне вперед могут быть вызваны различными заболеваниями.
Боль в пояснице имеет разные характеристики. При наклоне вперед она может указывать на:
- радикулит;
- миозит;
- смещение позвонков поясничного отдела;
- грыжу;
- заболевания почек;
- травмы;
- метастазы при онкологических заболеваниях.
Симптомы помогут определить причину боли в пояснице. Врач, основываясь на характере и локализации неприятных ощущений, сможет направить на диагностику и установить диагноз.
Боли делятся на два вида:
- Первичная — возникает из-за травм костно-мышечных тканей или изменений в хрящевой ткани.
- Вторичная — связана с последствиями травм, особенно в области позвоночника, инфекциями почек или симптомами онкологии, особенно при наклоне вперед.
Каждая разновидность боли указывает на конкретные случаи. Точную причину дискомфорта в поясничном отделе установит специалист.
https://youtube.com/watch?v=f6Uh8R5lqm0
Травмы костно мышечного каркаса
Если у человека болит поясница после наклона вперед, это может указывать на слабость мышц, которые не готовы к физической нагрузке. Особенно это касается людей старше 50 лет и тех, кто ведет сидячий образ жизни. Мышцы привыкают к статичному положению, и при резком изменении, например, наклоне вперед, возникает дискомфорт.
Боль может распространяться не только на поясницу, но и на копчик, ягодицы и область бедер. Это часто свидетельствует о скованности мышц. В таком случае, после консультации с врачом и при отсутствии противопоказаний, рекомендуется начать тренировки в фитнес-центре или регулярно заниматься гимнастикой для укрепления мышечного корсета.
Также при смещении позвонков в определенной области могут возникать боли в спине. Локализация боли может указывать на наличие или отсутствие заболеваний. Например, при остеохондрозе позвоночника боли могут возникать не только при наклонах, но и при длительном стоянии или ходьбе.
Перенесенные травмы и переломы также могут вызывать дискомфорт в пояснице и других отделах позвоночника. Боль при наклоне вперед может указывать на поврежденные позвонки. Остеохондроз приводит к деформации межпозвонкового пространства и дисков, вызывая сильный дискомфорт даже в молодом возрасте.
Кроме повреждений костной ткани, переохлаждение также может вызывать резкие и умеренные боли в пояснице. Боль может возникнуть внезапно при резком движении или повороте, а также быть монотонной и длительной.
https://youtube.com/watch?v=JoJYodUC-HQ
Дегенеративно-дистрофические патологии
Дегенеративно-дистрофические процессы в позвоночнике могут возникать не только у зрелых, но и у молодых людей. Некоторые испытывают неприятные ощущения в спине уже в 15 лет, в то время как другие не сталкиваются с этой проблемой даже в пожилом возрасте. Это связано с различиями в образе жизни и наличием сопутствующих заболеваний.
Данная патология приводит к дегенерации позвоночника, хрящей и волокон, которые должны оставаться в стабильном состоянии. При этом человек ощущает резкую боль при наклоне вперед или назад. Также могут возникать ноющие боли, которые становятся частыми или постоянными при ходьбе, длительном стоянии или сидении в одном положении.
Если мышцы недостаточно сильны, нагрузка ложится на позвонки, что приводит к проблемам. Диски сжимаются, и пространство между ними уменьшается. Это может вызывать такие недуги, как остеохондроз. Клетки и хрящевая ткань могут ослабевать из-за недостаточного питания, а также из-за чрезмерного сжатия позвоночных дисков и нарушения пространства между ними.
Эти патологические процессы вызывают сильные боли в пояснице при наклоне вперед, назад или в стороны.
Инфекционно воспалительные процессы
Боли в пояснице при наклоне вперед могут быть вызваны воспалительными процессами, такими как эпидурит и спондилит. Эти патологии приводят к снижению плотности костной ткани и деформации позвоночника.
Эпидурит — это воспаление гнойной клетчатки, возникающее по различным причинам, включая:
- туберкулез позвоночника;
- травмы;
- грыжи;
- инфекции;
- аутоиммунные заболевания.
Эпидурит может проявляться не только в поясничном отделе, но и затрагивать другие части позвоночника.
Спондилит — хроническое заболевание, вызванное инфекцией в определенной области. Оно может иметь серьезные последствия. При спондилите человек испытывает резкие жгучие боли в спине, повышенную температуру (выше 38 градусов) и нарушенную чувствительность конечностей, особенно нижних.
Раннее выявление инфекционно-воспалительных процессов позволяет успешно лечить эти заболевания. Важно обратиться к врачу для назначения анализов и диагностики.
Эпидурит
Эпидурит — хроническое заболевание, возникающее из-за инфекции или аутоиммунных реакций. Без своевременного лечения оно может привести к серьезным последствиям, включая инфекцию головного мозга.
Недуг развивается при попадании инфекции в эпидуральную область спинного мозга. Факторы, способствующие его появлению, включают:
- грыжу;
- аллергию;
- туберкулез;
- дегенеративные патологии;
- тонзиллит;
- гинекологические заболевания;
- травмы спины.
Эпидурит может возникнуть в любом возрасте. Симптомы включают боли в пояснице, особенно при движениях и наклонах, а также повышение температуры выше 38°. У пациента могут наблюдаться неприятные ощущения в конечностях, такие как скованность и онемение. Боли в спине часто напоминают радикулит.
Диагностика эпидурита затруднена, так как анализы у пациентов с хроническим заболеванием обычно в норме. Врачи предпочитают назначать терапевтическое лечение, но в тяжелых случаях может потребоваться операция.
Спондилит
Спондилит возникает из-за попадания бактерий в ткани позвонков, что приводит к поражению здоровых участков. Чаще всего он связан с туберкулезом, но также могут влиять и другие факторы:
- наличие бактерий в организме;
- актиномикоз;
- снижение иммунитета;
- травмы спины.
При попадании бактерий ткани деформируются и отмирают, образуются некротические участки, что вызывает гнилостные процессы в позвоночнике. Это сопровождается сильными болями, ограничением подвижности спины и постоянной усталостью. Также могут наблюдаться высокая температура, озноб и слабость.
Внешные признаки включают покраснение на пораженном участке спины, который становится теплее остальных областей.
Врачи обычно лечат спондилит медикаментами и физиопроцедурами, но в тяжелых случаях может потребоваться хирургическое вмешательство.
Корешковый синдром
Корешковый синдром — один из распространенных неврологических болевых синдромов, возникающий из-за компрессии корешков спинномозговых нервов. Он проявляется сильными болями в пояснице и других областях. Этот синдром может возникнуть у любого человека, но чаще всего встречается у пациентов с остеохондрозом, который является основной причиной его появления.
При длительных дегенеративных процессах в позвоночнике может образоваться грыжа. Она увеличивается в размерах и начинает сжимать нервные окончания, что приводит к воспалительной реакции и, как следствие, к корешковому синдрому.
Опухоли
Боли в пояснице при наклонах могут возникать из-за новообразований в клетках позвоночного столба. Опухоли и метастазы иногда проникают в спинной мозг, вызывая сильную боль в пояснице или других отделах спины.
Основной причиной опухолей являются генетические нарушения, но существуют и другие факторы, способствующие их появлению:
- неправильный образ жизни;
- радиационное излучение;
- работа на химическом производстве;
- курение;
- частое воздействие солнечных лучей или посещение солярия.
Опухоли позвоночника могут быть как злокачественными, так и доброкачественными. Доброкачественные образования поддаются лечению и часто успешно устраняются. В отличие от них, злокачественные опухоли быстро прогрессируют и поражают здоровые ткани.
Интенсивность боли зависит от ее причины. При злокачественных образованиях боль становится выраженной и может локализоваться в любом отделе позвоночника. При болях в пояснице, независимо от положения тела, важно обратиться к специалисту, чтобы не упустить серьезное заболевание.
Другие возможные симптомы радикулопатии
Радикулопатия, или радикулит, возникает как осложнение остеохондроза. Это заболевание связано с протрузиями, грыжами и травмами межпозвоночных дисков. Чаще всего радикулит не является самостоятельным недугом и возникает в сочетании с другими факторами.
Симптомы радикулопатии проявляются не сразу. На начальных стадиях человек может не подозревать о наличии патологии, так как она протекает бессимптомно. По мере прогрессирования болезни возникают острые или слабые боли, особенно при движении.
В пояснице боли чаще всего появляются при наклонах вперед или назад. Часто возникают «прострелы», отдающие в нижние конечности. Это затрудняет сгибание и разгибание, усложняет передвижение. Также может наблюдаться слабость и напряжение мышечного корсета, а иногда — нарушение чувствительности в конечностях или определенных участках спины, пораженных заболеванием.
Что делать если болит спина при наклонах
В зависимости от причины неприятных ощущений можно определить, как действовать. Если боли в пояснице возникают при наклонах вперед и не связаны с отклонениями в позвоночнике, это может указывать на мышечную слабость. В таком случае стоит заняться своим здоровьем: выполнять гимнастику, заниматься лечебной физкультурой или посещать тренажерный зал. Обязательно нужна консультация врача, чтобы он направил на подходящие занятия.
Боль в пояснице также может возникать из-за чрезмерных физических нагрузок. Часто те, кто тренируется с тяжелыми весами, испытывают дискомфорт при наклонах вперед. Это связано с напряжением мышц, и облегчить состояние можно, снизив интенсивность тренировок или сделав расслабляющий массаж.
Если боли в пояснице при наклоне вперед вызваны заболеванием, необходимо обратиться к врачу. Он установит диагноз, направит на обследования и назначит лечение.
https://youtube.com/watch?v=EivHH5Loo64
https://youtube.com/watch?v=UJ6_ZS7FYZA
Особенности питания
Врачи назначают специальную диету в сочетании с медикаментами, физиотерапией и другими методами лечения. Недостаток определенных минералов и витаминов может негативно сказаться на состоянии организма, включая здоровье спины.
Диета должна включать продукты, богатые кальцием, такие как творог, кефир и молочные изделия. В рационе обязательно должно быть мясо птицы и говядина. Следует избегать только жирных сортов мяса и сала, но полностью отказываться от жиров не рекомендуется.
Также рекомендуется принимать витаминные комплексы, подобранные лечащим врачом в соответствии с потребностями организма.
Как справиться с хронической болью при помощи упражнений
Существуют специальные упражнения для снятия болей в пояснице и других отделах позвоночника, как при наклонах, так и без них. Основные упражнения выполняются в лежачем положении, чтобы не усугубить состояние больной поясницы.
При остеохондрозе рекомендуется выполнять растягивающие движения аккуратно и плавно, избегая резких движений. Лежа на спине, подтяните одну ногу, согнутую в колене, к себе и заведите ее за противоположное бедро, стараясь при этом удерживать спину на полу. Вторая нога должна оставаться прямой на полу. Задержитесь в этом положении несколько секунд, затем аккуратно смените ноги.
Упражнения для снятия болей в пояснице при наклонах помогают уменьшить мышечное напряжение и укрепить корсет, но их выполнение должно происходить только после консультации с лечащим врачом.
По статистике, около 80% людей хотя бы раз в жизни испытывали острую, пронизывающую боль в пояснице, известную в медицине как люмбаго. Приступ может длиться от нескольких минут до нескольких недель и иногда сопровождается ограничением подвижности, онемением нижней части тела и другими тревожными симптомами.
Резкая боль в пояснице может возникать из-за заболеваний позвоночника, травм и других причин. Чтобы избавиться от дискомфорта, необходимо обратиться к врачу, который поможет выявить причину боли и составит план лечения. Кроме того, пациент должен знать, как облегчить болевой синдром, если приступ возник внезапно.
https://youtube.com/watch?v=RjXr6cexuoM
Причины резкой боли
Медики делят боль в пояснице на первичную и вторичную. Первичная боль возникает из-за проблем с позвоночником, а вторичная связана с заболеваниями других органов, опухолями или травмами.
Если вас интересует, почему возникает сильная боль в пояснице, ознакомьтесь с распространенными причинами.
- Растяжение связок и мышц. Внезапная боль возникает после резких движений, поднятия тяжестей или занятий спортом, что приводит к чрезмерному растяжению связок и надрыву мышечных волокон.
- Травмы поясницы. Боль может появиться после сильного удара, падения или частых микротравм, а также при силовых тренировках.
- Остеохондроз поясничного сегмента. При этом заболевании разрушаются хрящевые прокладки между дисками. Боль усиливается с прогрессированием болезни и может распространяться на ноги. Без лечения остеохондроз может привести к протрузиям и межпозвонковым грыжам.
- Грыжа диска. При этой патологии пульпозное ядро диска смещается, разрывая фиброзное кольцо. Резкая боль возникает, когда выпячивание сжимает нервные корешки или спинной мозг.
- Компрессионные переломы. Эти переломы возникают при сжатии позвонков, часто из-за остеопороза, и могут вызывать пульсирующую боль в пояснице, которая отдает в ноги.
- Субхондральный склероз. При этом заболевании деформируется пластинка между позвонком и диском, что увеличивает риск образования наростов и может вызывать боль.
- Спондилез. Патология характеризуется смещением позвонков и образованием костных наростов (остеофитов).
- Спондилоартроз. Поражаются межпозвонковые диски и фасеточные суставы, что приводит к боли на поздних стадиях.
- Болезнь Форестье. Характеризуется избыточным образованием костной ткани и окостенением связок.
- Сужение позвоночного канала. Сжатие нервных пучков вызывает боль и пульсацию.
Структурные нарушения позвоночника часто приводят к резким болям в пояснице.
Вторичные боли не связаны с дегенеративными изменениями позвоночника и могут быть вызваны:
- Инфекционными заболеваниями. Например, остеомиелитом позвоночника, сифилисом, параспинальным абсцессом, кистами копчика, воспалением междискового пространства и инфекциями мочевыделительной системы.
- Онкологическими патологиями. Метастазы рака в позвоночнике, миелома и лимфома могут вызывать боль.
- Заболеваниями, связанными с обменом веществ. Остеопороз, остеомаляция и гемохроматоз могут привести к болям.
- Ревматическими болезнями. Воспаление суставов и связок поясничного отдела также может вызывать боль.
- Воспалением седалищного нерва.
- Искривлением позвоночника. Сколиоз и кифосколиоз могут вызывать дискомфорт в пояснице.
- Заболеваниями органов ЖКТ. Острые боли могут возникать при панкреатите, холецистите, колите или злокачественных опухолях пищеварительных органов.
- Болезнями органов малого таза. Эндометриоз, воспаление придатков и простатит могут вызывать боль.
Редкие причины болей в пояснице включают болезнь Педжета, фибромиалгию и боли, возникающие из-за психической травмы.
Чаще боли в пояснице наблюдаются у женщин. Они могут возникать до и после родов из-за гормональных изменений и сжатия крестца головкой ребенка. Резкая, пульсирующая боль внизу живота и пояснице может указывать на угрозу выкидыша. Дискомфорт также может появляться перед менструацией.
О причинах и методах устранения ноющей, тупой или жгучей боли можно узнать здесь.
Виды боли
Болевой синдром пояснично-крестцового отдела делится на три вида: острая, хроническая и перемежающаяся.
Резкая боль в пояснице часто возникает при растяжении мышц.
Боль при различных патологиях имеет свои особенности:
- При растяжении мышц возникает сильная боль в пояснице, скованность, дискомфорт усиливается при движении и уменьшается в покое.
- Компрессионный перелом вызывает сильнейшую боль, из-за которой пациент не может выпрямиться. Дискомфорт может ощущаться с обеих сторон.
- Спондилез вызывает сильные боли с правой стороны.
- Резкая боль в пояснице справа может быть следствием спондилоартроза.
- Внезапная боль выше поясницы может указывать на гнойное воспаление эпидурального пространства. При воспалении грудного сегмента дискомфорт может распространяться на поясницу.
- При коксоартрозе боль с левой стороны поясницы может иррадиировать в ягодицы и ногу.
- Межпозвонковая грыжа проявляется сильной болью в нижней части спины, отдающей в ноги, что затрудняет разогнутие. Дискомфорт усиливается при сидении или после сна, иногда возникает покалывание и онемение в нижних конечностях.
Болевой синдром внизу спины при хронических заболеваниях имеет следующие особенности:
- Спондилез сопровождается болью, усиливающейся при сгибании и разгибании спины, ослаблением мышц нижних конечностей и нарушением их чувствительности.
- При анкилозирующем спондилоартрите боль в пояснично-крестцовом отделе возникает в покое, усиливается ближе к утру и ослабляется при движении.
- Онкологические образования в поясничном отделе вызывают сильные боли при сжатии нервных корешков опухолью.
- Остеомиелит сначала проявляется сильной болью в поврежденном участке и повышением температуры. При переходе в хроническую форму возникает ноющая боль.
Перемежающийся болевой синдром появляется внезапно. Пациенты жалуются на колющую, простреливающую боль, которая может распространяться на всю спину.
Постановка диагноза
При боли в спине необходимо обратиться к ортопеду. Возможно, потребуется консультация ревматолога, невролога или вертебролога. Заболевания поясницы требуют комплексной диагностики, которая начинается с анализа жалоб пациента, сбора анамнеза и визуального осмотра поясничного отдела.
Для выявления причин острого болевого синдрома применяются следующие исследования:
- Рентгенография — для оценки состояния костной ткани и межпозвоночных дисков.
- КТ и МРТ — для исследования позвоночника, дисков и окружающих тканей (мышц, связок, нервов, сосудов, спинного мозга).
- Электронейромиография — для выявления патологий мышц и нервов.
- Сцинтиграфия костей скелета с контрастом — для обнаружения структурных и функциональных изменений позвоночника.
- Денситометрия — для сканирования минеральной плотности костей и определения остеопороза.
- Лабораторные исследования крови и мочи — для выявления воспалительных процессов.
При подозрении на заболевания органов малого таза или брюшной полости назначают УЗИ.
Как купировать приступ дома
Каждый человек должен знать, как облегчить внезапную острую боль в нижней части спины. Для этого выполните следующие шаги:
- Лягте на жесткую поверхность, примите удобную позу, чтобы уменьшить боль, и постарайтесь расслабиться.
- Через несколько минут перевернитесь на спину, положите ноги на возвышенность и оставайтесь в этом положении, пока боль не утихнет.
- Затем аккуратно перевернитесь на бок, встаньте на четвереньки, найдите опору, ухватитесь за нее и плавно выпрямите спину, поднимаясь за счет рук. Осторожно поднимитесь с колен, стараясь не двигать корпусом.
- Зафиксируйте нижнюю часть спины корсетом, поясом или платком.
При резком приступе боли в пояснице лягте на жесткую поверхность.
Для облегчения сильной боли используйте нестероидные противовоспалительные средства (НПВС), такие как Ибупрофен или Диклофенак.
Во время сна лучше принимать позу эмбриона, зажав подушку между ногами. Если вы привыкли спать на спине, подложите валик под колени, чтобы разгрузить поясницу.
После приступа избегайте физической активности в течение 2 дней, чтобы устранить дискомфорт и снизить воспаление.
Лечение
Медикаментозное лечение
Во время приступа мышцы рефлекторно напрягаются, сжимая пораженный участок позвоночника. Поэтому терпеть болевой синдром не стоит, так как это вредно для поясницы. Купировать боль можно следующими медикаментами:
- Препараты на основе витаминов группы В с обезболивающими компонентами (Новокаин, Лидокаин) в форме инъекций. Для лечения поясницы при прострелах используют Мильгамму, Комбилипен, Нейробион, Тригамму и другие. Эти препараты восстанавливают функциональность скелетных мышц и ЦНС, ускоряют обменные процессы и обладают легким болеутоляющим эффектом.
- НПВС в форме инъекций помогают при сильной боли в пояснице. Через несколько минут после введения раствора уменьшаются боль, воспаление и отечность. Для этой цели используют Диклофенак, Мелоксикам, Кетопрофен, Ксефокам, Артрозилен, Мовалис и другие.
- НПВС в виде таблеток, капсул и драже принимаются после курса уколов для закрепления результата. Лечение проводят с использованием Найза, Целебрекса, Аркоксии, Тексамена, Ибупрофена, Нимесулида, Кеторола и других. Во время терапии применяют комбинированные средства, например, Нейродикловит, который содержит диклофенак и элементы группы В, а также Некст – ибупрофен и парацетамол.
Важно: не стоит применять НПВС дольше 5 дней, так как они могут повредить слизистые оболочки ЖКТ, вызывая гастрит или язву. Чтобы снизить негативное влияние, их следует сочетать с ингибиторами протонной помпы: Омепразол, Пантопразол, Рабепразол и другими. Решение о выборе комбинаций лекарств принимает лечащий врач.
- Миорелаксанты помогают расслабить спазмированные мышцы вокруг позвоночника. Для терапии используют Мидокалм, Сирдалуд, Толперизон, Баклофен.
- Наружные средства применяются одновременно с уколами и таблетками. Используются мази с пчелиным и змеиным ядом: Капсикам, Финалгон, Апизартрон, Випросал. Гомеопатические средства с растительными компонентами и химическими соединениями улучшают обменные процессы и обладают анальгезирующим эффектом (Траумель, Цель Т). Мази с НПВС уменьшают болезненность и улучшают двигательную активность (Вольтарен, Ибупрофен, Долобене).
После купирования острых болей пациенту назначают хондропротекторы на основе глюкозамина, хондроитина, вытяжки из хрящей акулы и лекарственных растений. Они помогают восстановить структуру хрящевой и костной ткани. Часто применяются таблетки Артра, Терафлекс, Дона, Структум.
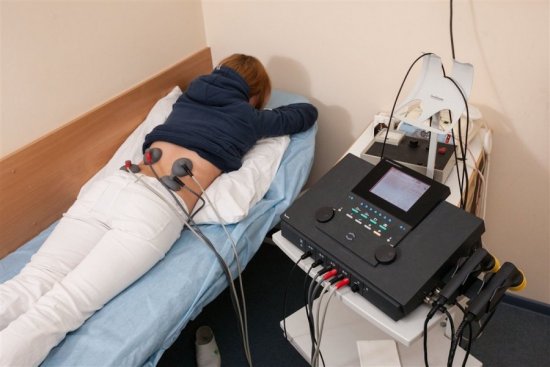
Физиотерапия
После исчезновения острого болевого синдрома врач может назначить физиотерапевтические процедуры:
- Электрофорез — быстро доставляет лекарственные средства (НПВС, анальгетики, анестетики, хондропротекторы) к пораженному участку.
- УЗТ — воздействие ультразвуковых колебаний на пораженный участок. После полного курса (5–10 сеансов) усиливается кровообращение, метаболизм и расслабляются спазмированные мышцы.
- Лазерная терапия — лечение пораженного позвоночника лазерным поляризованным светом. Инфракрасное излучение ускоряет приток крови к позвонкам и хрящам, восстанавливает обменные процессы, способствует выведению токсинов и снижает воспаление.
- Магнитотерапия — воздействие магнитного поля на поясничный отдел, нормализующее кровоток.
После курса лечения исчезает дискомфорт внизу спины и улучшается подвижность поясницы.
Справка: при острой боли в пояснице физиопроцедуры комбинируют с медикаментозным лечением. Во время реабилитации пациенту показаны грязелечение, минеральные ванны и иглоукалывание.
Массаж и мануальная терапия
Массаж поясничного сегмента показан при остеохондрозе, миозите, артрозе, остеопорозе и неврите. Обычно его сочетают с лечебной физкультурой, физиотерапией и мануальными методами. Процедуры помогают снять мышечное напряжение, улучшить кровообращение, нормализовать обмен веществ и повысить нервную проводимость. Массаж должен проводить только квалифицированный специалист, так как неосторожные действия могут ухудшить состояние пациента.
Существует множество техник массажа. Во время сеанса обычно применяются поглаживание, похлопывание, пощипывание, растирание, вибрация и выжимание.
Важно: массаж при болях в пояснице проводят только в стадии ремиссии. Курс состоит из 10 сеансов.
Тракция позвоночника без грузов менее травматична, чем вытяжение на тракционных столах или с грузами. Эта процедура улучшает трофику тканей, состояние межпозвонковых дисков и уменьшает размер межпозвонковой грыжи.
Мануальная терапия эффективна при мышечных зажимах и неполном вывихе фасеточных сочленений. Врач, воздействуя руками на область поясницы, расслабляет напряженные мышцы и снижает болезненность.
Лечебная физкультура
При острой боли в пояснице встаньте на колени, вытяните руки вперед и опуститесь вниз. Если боль не усиливается, задержитесь в этом положении, затем плавно тяните руки вперед, а ягодицы назад. Аккуратно поднимите корпус, округлите спину, а затем выгните её. При возможности повторите 3–5 раз.
Это упражнение поможет ослабить болевые ощущения в пояснице.
Если во время растяжки появляется болезненность или пульсация, осторожно вытяните ногу с менее болезненной стороны. Плавно перевернитесь на бок, затем на спину, согните ноги и прижмите нижнюю часть спины к полу.
Важно: при сильной боли выполнять упражнения нельзя. Начинайте тренировки только в стадии ремиссии.
После уменьшения болевого синдрома можно выполнять следующие упражнения:
- Лягте, ладонями упритесь в пол, поворачивайте ноги от бедра в стороны.
- Не меняя позу, поставьте ступню левой ноги под правое колено, правую руку на левое колено. Левую руку отведите в сторону, упритесь в пол. Правой рукой прижмите колено вправо к полу. Затем поменяйте положение конечностей и повторите в другую сторону.
- Медленно перевернитесь на правый бок, левой рукой возьмитесь за колено, подтяните его к груди, затем отпустите и выпрямите ногу. Повторите это движение. Перевернитесь и сделайте упражнение с другой стороны.
- Перекатитесь на живот, положите локти на уровне плеч, ладонями упритесь в пол. Поднимайте голени и раскачивайте их в стороны.
- Лягте на бок, поддерживайте голову рукой, затем плавно поднимайте верхнюю ногу как можно выше. Начинайте медленно, постепенно ускоряясь.
Комплекс упражнений для каждого пациента составляет врач.
Самое важное
Причины острой боли в пояснице разнообразны и не всегда связаны с позвоночником. Не стоит самостоятельно ставить диагноз, особенно при сильной боли или наличии неврологических симптомов, таких как онемение нижней части тела или непроизвольное мочеиспускание и дефекация. Без квалифицированного лечения возрастает риск осложнений, хронизации боли и инвалидности. В большинстве случаев достаточно консервативного лечения при своевременной диагностике. Оно включает прием медикаментов, физиотерапию, массаж, мануальные методы и лечебную физкультуру. Операцию обычно назначают при межпозвонковой грыже с неврологическими нарушениями.