При болях в спине часто подозревают радикулит. Однако дискомфорт в пояснице может быть вызван и патологиями желудочно-кишечного тракта. Поэтому перед назначением лечения врачи проводят тщательное обследование пациента. Решение о лечении болей в пояснице принимает невропатолог. Иногда к терапии подключаются специалисты других областей: гастроэнтеролог, эндокринолог, онколог, гинеколог или уролог. В зависимости от выявленных заболеваний лечение может проводиться как в домашних условиях, так и в стационаре.
Основные принципы лечения
Боли в поясничном отделе позвоночника могут быть тянущими, ноющими или проявляться резкими приступами. Если при обследовании не выявлены патологии других органов, в терапевтическую схему включают:
- прием препаратов для снятия воспаления, устранения боли и восстановления поврежденных тканей;
- физиотерапевтические процедуры для ускорения регенерации позвонков и мышц;
- занятия лечебной физкультурой или гимнастикой.
При сильных болях, ограничивающих движение, назначают внутримышечные препараты. Обычно в таких случаях требуется госпитализация. После улучшения состояния пациента выписывают для дальнейшего восстановления дома.
Правильный подход к лечению
Основная причина болей в пояснице — деструктивно-дегенеративные изменения позвонков или межпозвоночная грыжа. Даже при успешном лечении врачи рекомендуют устранить факторы, провоцирующие патологию. В противном случае заболевание может вернуться или перейти в хроническую форму с рецидивами.
Лечение острой или тянущей боли в пояснице следует начинать с постельного режима. Если причиной является воспалительный процесс, даже небольшая физическая активность может его усугубить. Невропатологи советуют использовать ортопедическую подушку и матрас, чтобы снизить нагрузку на спину и предотвратить сдавливание мышц и нервов. Если специальные приспособления недоступны, выбирайте матрас и подушку средней жесткости.
Для ускорения выздоровления придерживайтесь следующих рекомендаций:
- Избегайте физических нагрузок и активных видов спорта. На этапе реабилитации полезны йога, плавание и длительные прогулки на свежем воздухе.
- Исключите из рациона жирные и жареные продукты. Они негативно влияют на состояние сосудов в поясничном отделе и способствуют отложению холестерина. Дефицит питательных веществ может привести к разрушению костных тканей.
- Откажитесь от курения и алкоголя. Если не удается полностью избавиться от зависимости, хотя бы на время лечения постарайтесь ограничить их употребление. Ядовитые вещества замедляют восстановление костей, суставов и хрящей.
При частых болях в пояснице полезно принимать сбалансированные комплексы витаминов и микроэлементов. Некоторые из них содержат повышенное количество кальция, но такие препараты следует принимать только по назначению врача. Рекомендуются простые средства, такие как Компливит, Пиковит, Супрадин, Витрум и Макровит.
Замените активные занятия спортом на прогулки на свежем воздухе.
Фармакологические препараты
Несмотря на эффективность народных средств и физиотерапии, сильную боль в спине быстро устраняют только аптечные препараты. При слабом дискомфорте помогут капсулы, драже и таблетки. При интенсивной боли невропатологи назначают внутривенные и внутримышечные инъекции. Многие препараты для лечения поясницы имеют серьезные побочные эффекты и противопоказания. Чтобы избежать негативных последствий, важно строго соблюдать рекомендации врача по дозировкам и продолжительности приема.
Растворы для инъекций
Для лечения поясничных болей часто используют инъекционные формы препаратов с витаминами группы B, обладающими нейротропной активностью:
- нормализуют иннервацию скелетной мускулатуры;
- восстанавливают передачу нервных импульсов;
- способствуют регенерации пораженных нервных волокон;
- ускоряют метаболизм;
- повышают активность центральной и периферической нервной системы.
В состав этих препаратов также входят анальгетики (Лидокаин, Новокаин), что придает им умеренные обезболивающие свойства. Наиболее эффективными для терапии болей в спине являются:
- Мильгамма,
- Комбилипен,
- Нейробион,
- Тригамма.
Инъекции назначаются при острых болях, часто называемых «прострелами». При хронизации патологии их эффективность снижается. Витамины могут использоваться как самостоятельно, так и в комбинации с нестероидными противовоспалительными препаратами (НПВП), которые являются средствами первого выбора для лечения болей в пояснице. Внутримышечные растворы быстро купируют воспаление, уменьшают дискомфорт и устраняют отечность мягких тканей.
Часто назначаемые невропатологами препараты:
- Диклофенак,
- Мелоксикам,
- Кетопрофен,
- Ксефокам,
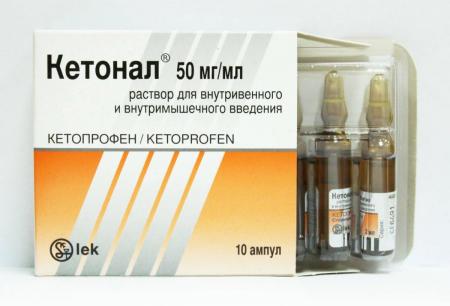
- Кетонал,
- Артрозилен,
- Мовалис,
- Ортофен,
- Фламакс,
- Вольтарен.
Некоторые из этих препаратов являются структурными аналогами, но различаются по интенсивности действия и побочным эффектам. При выборе НПВП врач учитывает множество факторов. Например, Индометацин обладает сильным обезболивающим эффектом, но может повреждать суставы и хрящи, тогда как Мелоксикам не нарушает работу желудочно-кишечного тракта.
Несмотря на эффективность НПВП, невропатологи назначают их с осторожностью, особенно в инъекциях. Даже одно внутримышечное введение может вызвать изъязвление слизистых оболочек пищеварительного тракта. НПВП противопоказаны при гастритах и язвах желудка или двенадцатиперстной кишки. Лечение болей в пояснице должно сочетаться с приемом ингибиторов протонной помпы — Омепразола, Пантопразола, Рабепразола или их аналогов.
Таблетки, капсулы, драже
НПВП и витамины группы B после курса инъекций пациент принимает в таблетках или капсулах для закрепления результата терапии. Если болит поясница, а инъекционные нестероидные противовоспалительные препараты противопоказаны, врач назначает таблетки с такими действующими веществами. Обычно используются:
- Найз,
- Целебрекс,
- Аркоксиа,
- Тексамен,
- Быструмкапс,
- Ибупрофен,
- Нимесулид,
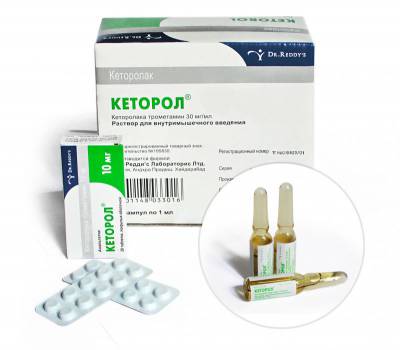
- Кеторол,
- Нурофен.
Для лечения заболеваний позвоночника часто применяются комбинированные препараты. Например, Нейродикловит содержит Диклофенак и витамины группы B, а Некст сочетает Ибупрофен с Парацетамолом.
Боли в поясничной области могут возникать из-за мышечного спазма, что приводит к натяжению корешков нервов и развитию вторичного корешкового синдрома. Для нормализации иннервации и снятия спазма применяются миорелаксанты. При острых болях назначается короткий курс инъекций, затем продолжается лечение таблетками:
- Мидокаллом,
- Сирдалудом,
- Толперизоном,
- Баклофеном.
В период реабилитации рекомендуется прием хондропротекторов, таких как Артра, Терафлекс, Дона, Структум. Эти препараты содержат глюкозамин, хондроитин и экстракты хрящей акулы и целебных растений, способствующие восстановлению костных структур позвоночника. Перед началом терапии хондропротекторами врач оценивает степень повреждения суставных и хрящевых тканей. При серьезных деструктивных изменениях лечение может продолжаться более года.
Миорелаксанты в таблетках и инъекциях помогают снять спазмы, которые часто являются причиной острых болей в пояснице.
Мази, гели, кремы, бальзамы
Невропатологи одновременно с препаратами для парентерального и перорального применения назначают средства для наружного использования. Их наносят на область поясницы несколько раз в день до полного устранения болей. Некоторые мази, такие как Капсикам, Финалгон, Апизартрон, Наятокс и Випросал, содержат пчелиный и змеиный яд, экстракт стручкового красного перца и эфирные масла.
Эти органические вещества обладают разогревающим эффектом. У пациентов с чувствительной кожей могут возникнуть ожоги и аллергические реакции. Перед лечением боли в пояснице, вызванной воспалительным процессом, рекомендуется проконсультироваться с врачом о безопасности применения наружных средств. Обычно невропатологи назначают следующие мази и гели:
- Гомеопатические — Цель Т, Траумель С. Они содержат растительные экстракты и химические соединения, улучшающие обмен веществ и обладающие анальгезирующим действием. Хотя многие врачи скептически относятся к гомеопатии, некоторые пациенты, не считая её лженаукой, отмечают положительный эффект. Однако одним из недостатков таких мазей является длительный срок терапии.
- НПВП — Вольтарен, Ибупрофен, Быструмгель, Долобене. Мази с нестероидными противовоспалительными средствами хорошо впитываются в кожу и быстро проникают в область повреждения. После однократного нанесения уменьшается выраженность болевого синдрома и восстанавливается подвижность позвонков.
Эффективная стимуляция нормализации тканевого обмена и купирование дистрофических изменений достигается при курсовом использовании наружных средств с хондропротекторами:
- Софья с хондроитином,
- Терафлекс,
- Хонда.
Не имеет значения, затронут ли воспалительный процесс один позвонок или весь поясничный отдел — мази с хондропротекторами способствуют восстановлению поврежденных суставных и хрящевых тканей.
Физиотерапевтические процедуры
Большинство лечебных мероприятий не назначают пациентам с болями, вызванными острым воспалением. Процедуры начинают после его купирования с помощью фармакологических препаратов. Физиотерапия помогает нормализовать обмен веществ в тканях, регенерировать их и предотвращать дальнейшие дегенеративные изменения в поясничном отделе позвоночника. Рассмотрим физиотерапевтические процедуры для избавления от болей в спине:
-
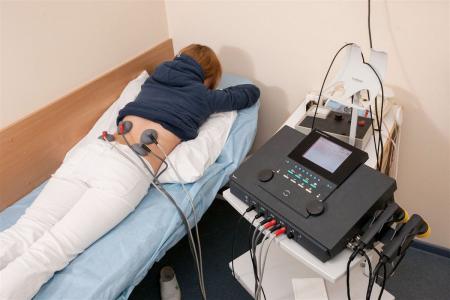
Электрофорез. Эта манипуляция обеспечивает быструю доставку препаратов (НПВП, анальгетиков, анестетиков, хондропротекторов) в поврежденные участки поясницы. Во время процедуры на спину пациента помещают ватные тампоны, смоченные в лекарственном растворе, и накладывают специальные пластины, через которые пропускается ток. Под действием электрических импульсов молекулы препаратов проникают в область воспаления.
-
Ультразвуковая терапия. Ультразвуковые волны стимулируют кровообращение в пояснице, что способствует проникновению питательных и биологически активных веществ, а также кислорода в поврежденные ткани. После 5-10 процедур боли исчезают благодаря снятию мышечных спазмов и улучшению метаболизма.
-
Лазеротерапия. Лазерный поляризованный свет используется для лечения деструктивных изменений в межпозвоночных дисках поясницы. Инфракрасное излучение восстанавливает кровоснабжение суставных и хрящевых тканей, нормализует обмен веществ и способствует выведению шлаков и токсинов из позвоночника.
-
Магнитотерапия. Во время процедуры на пациента воздействует магнитное поле, что стимулирует кровообращение в поврежденных тканях.
Эти манипуляции помогают предотвратить дальнейшее повреждение поясничных позвонков и распространение воспаления на здоровые ткани, что приводит к исчезновению болей и восстановлению объема движений.
Для лечения сильной боли, которая может отдавать в ногу, руку или копчик, физиопроцедуры комбинируют с приемом фармакологических препаратов. В реабилитационный период или во время ремиссии хронических заболеваний позвоночника пациентам рекомендуются грязелечение, минеральные ванны, классический и точечный массаж, а также акупунктура.
Электрофорез назначается для лечения болей в пояснице и купирования воспалительного процесса.
Рецепты народных целителей
Для лечения болей в пояснице народные целители рекомендуют пить много жидкости. Чистая вода, чай из ромашки и шиповника, компоты из ягод и фруктов помогают вывести из организма продукты воспаления, шлаки и токсины. В народной медицине также используются настои и отвары лекарственных трав, содержащих биологически активные вещества с противовоспалительными, анальгезирующими и антисептическими свойствами.
Вот несколько рецептов целебных настоев для лечения болей в спине:
- В термос добавьте по 3 столовые ложки брусничных листьев, зверобоя и ноготков, залейте литром кипятка и настаивайте около часа. Процедите и пейте вместо кофе и чая.
- В емкость поместите по горсти сухих ягод шиповника, черники и можжевельника, залейте 2 литрами горячей воды. Томите на водяной бане 30-40 минут, процедите и пейте по 0,5 стакана перед каждым приемом пищи.
Боль в спине можно также устранить с помощью компресса или мази из натуральных продуктов. Для приготовления средства:
- Растопите на водяной бане 3 столовые ложки меда, охладите и смешайте с 2 столовыми ложками аптечного спирта.
- Введите в смесь 100 мл вазелина и вотрите в пораженные участки поясницы.
Это средство также подходит для компрессов. Наносите смесь тонким слоем на кожу, накройте полиэтиленовой пленкой и обмотайтесь теплым шарфом. Продолжительность процедуры — 3-4 часа.
Лечение болей в пояснице обычно проходит в домашних условиях. Госпитализация требуется только при остром воспалительном процессе. В зависимости от причины патологии терапия может занимать от двух недель до нескольких месяцев. Соблюдение врачебных рекомендаций значительно ускоряет выздоровление, что подтверждают отзывы пациентов.
Настои лекарственных трав помогают избавиться от болей в пояснице и очищают позвоночник от шлаков и токсинов.
Отзывы пациентов:
Владимир, Самара:
«Однажды утром не смог встать с постели, думал, что меня парализовало. Боль была такой сильной, что отдавалась в ноги. Лечили в стационаре уколами Мовалиса и Мидокалма, потом пил их дома около недели. Боль ушла на второй день, но доктор велел продолжать лечение до полного выздоровления».
Марина, Москва:
«У меня боль усиливалась постепенно, подозреваю, после купания в холодной речке. Поясница не разгибалась, пришлось уйти на больничный. Выполняла все советы врача, пила Ибупрофен и Сирдалуд, мазалась Вольтареном, клеила горчичники на спину. Вылечилась за пять дней».
Валерий, Сальск:
«Доктор предупредил, что боль — это не самое страшное. При диагностике выяснили, что мои позвонки быстро разрушаются. Около года принимал Терафлекс и втирал в спину Хонду. При болях пил Найз с Омепразолом. После нового обследования невропатолог обрадовал, что новых повреждений не обнаружено».
Боль в спине — одна из самых распространенных жалоб на приеме у врача общей практики, чаще всего связанная с заболеваниями позвоночника. Болевой синдром может варьироваться от легкой до невыносимой боли. Хроническая боль значительно ухудшает качество жизни, иногда мешая выполнять работу и заниматься любимыми делами.
Лечение болей в спине должно начинаться с устранения причины, а не только с обезболивания. Устранение этиологического фактора позволяет достичь стойкого результата. Программа лечения может различаться, но существуют общие мероприятия, которые временно облегчают боль и позволяют перейти к основному этапу терапии, так как с сильной болью заниматься лечебной физкультурой сложно и противопоказано.
В этой статье рассмотрим принципы лечения острой боли в спине, независимо от причины. Описанные мероприятия универсальны и подходят для каждого пациента с болевым синдромом. Однако план терапии должен составлять только специалист с учетом индивидуальных особенностей организма и заболевания.
Дегенеративные изменения в позвоночнике — основная причина боли в спине.
Первая помощь при остром болевом приступе
У большинства людей с дегенеративно-дистрофическими заболеваниями позвоночника (остеохондроз, спондилоартроз, спондилез, протрузия и грыжа межпозвоночного диска) время от времени возникают острые болевые приступы. Они могут развиваться внезапно и в неподходящее время. Поэтому важно знать, как помочь себе, особенно если рядом нет посторонних.
Острый болевой синдром возникает из-за раздражения, сдавления и воспаления нервного корешка спинного мозга, поврежденного патологическими изменениями в позвоночнике. Значительную роль также играет защитный мышечный спазм спины. Это состояние называют радикулитом, а приступы боли — цервикаго, торакаго и любаго, в зависимости от отдела позвоночника.
Алгоритм самопомощи при острой боли в спине:
-
Боль может быть настолько интенсивной, что не позволяет двигаться. В этом случае нужно лечь на твердую и ровную поверхность, независимо от места — дома или в торговом центре. Важно избавиться от боли. Ложитесь аккуратно, в том же положении, в котором вас настигла боль, на бок. Это снизит нагрузку на позвоночник, и боль постепенно утихнет. Лежите до облегчения.
-
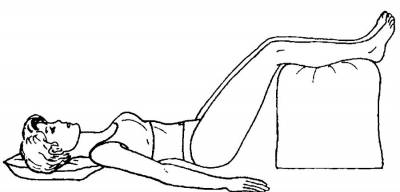
Затем медленно перевернитесь на спину, чтобы мышцы окончательно расслабились. Положите ноги на возвышение (например, на стул) под углом примерно 90º. В этом положении спинные мышцы максимально расслабляются, а позвоночник выравнивается. Лежите до почти полного исчезновения боли (10-15 минут).
-
Чтобы встать правильно и избежать повторной боли, сначала медленно повернитесь на бок, встаньте на четвереньки, подползите к опоре, за которую можно ухватиться, и только потом поднимайтесь на ноги. Спину разгибайте в последнюю очередь.
Оптимальная поза при возникновении острой боли в спине
После выполнения этих действий зафиксируйте больное место, например, туго обмотав спину платком. Примите обезболивающее и обратитесь за медицинской помощью для назначения дальнейшего лечения.
Медикаментозное лечение
Для лечения хронической и острой боли в спине обычно используют нестероидные противовоспалительные средства (НПВС). Хотя они не устраняют основное заболевание, они эффективно снимают болевой синдром и воспаление. НПВС доступны в различных формах: уколы, таблетки, капсулы, мази и пластыри, что позволяет воздействовать на патологический очаг с разных сторон.
Основные представители НПВС:
- диклофенак,
- ибупрофен,
- пироксикам,
- индометацин,
- нимесулид,
- мелоксикам,
- кетопрофен,
- кеторолак,
- ацеклофенак,
- целекоксиб.
Применение НПВС должно быть согласовано с врачом, так как они имеют серьезные побочные эффекты и противопоказания. Их нельзя назначать при язвенной болезни желудка и двенадцатиперстной кишки, гастритах и других заболеваниях ЖКТ, так как это может привести к острым кровотечениям. С осторожностью НПВС применяют у пациентов с заболеваниями печени и почек.
Правила для снижения риска побочных эффектов при лечении НПВС:
- Принимайте лекарства строго по рекомендации врача и ознакомьтесь с инструкцией.
- Не принимайте НПВС на голодный желудок; запивайте их стаканом воды, чтобы уменьшить негативное воздействие на слизистую желудка.
- После приема лекарства не ложитесь горизонтально в течение 30 минут, чтобы избежать задержки таблетки в пищеводе.
- Не употребляйте алкоголь, так как это увеличивает риск желудочного кровотечения.
- Параллельно с НПВС принимайте препараты для защиты слизистой желудка, такие как ингибиторы протонной помпы (омепразол, пантопразол, лансопразол).
- Не превышайте рекомендованные дозы и не принимайте лекарства дольше указанного в инструкции времени.
Для устранения острой боли или обострения хронической достаточно 5-7 уколов НПВС, после чего переходят на таблетки того же средства на 5-7 дней. Если терапия неэффективна, назначают лекарства других групп.
Кеторол – эффективное средство от боли в спине.
В комплексном лечении болевого синдрома обязательно назначают препараты для снятия мышечного спазма, что способствует более быстрому облегчению боли. Используют мидокалм, баклофен, сирдалуд.
Чаще всего применяют мидокалм по следующей схеме: при острой боли вводят 1 мл (100 мг) дважды в день. После уменьшения боли переходят на таблетки мидокалма по 1 (150 мг) три раза в день. Лечение продолжается до полного устранения хронической боли (1-2 месяца).
Хондропротекторы назначают многим пациентам с болями в спине, вызванными остеохондрозом. Курс лечения включает 20-30 инъекций с последующим переходом на таблетки. Чаще всего используют Хондроксид, Мукосат, Дона, Структум, Терафлекс, Алфлутоп, Артра.
Также назначают противоотечную терапию для снижения отека корешков спинного мозга, что уменьшает интенсивность боли. Для этого применяют фуросемид, торасемид, L-лизин эсцинат.
Для укрепления нервных корешков назначают витамины группы В и препараты для нормализации микроциркуляции (трентал, никотиновая кислота, латрен и др.).
В тяжелых случаях проводят новокаиновые паравертебральные блокады. Местные анестетики вводят в мягкие ткани с обеих сторон от позвоночника в пораженном участке, что эффективно устраняет боль. При необходимости блокады можно повторять несколько раз.
Мази от боли в спине
Отдельно стоит выделить мази для лечения боли в спине, так как именно эту форму лекарства многие используют самостоятельно дома.
Финалгон – эффективное комбинированное средство для местного применения при болях в спине.
Виды мазей от боли в спине:
-
Препараты с НПВС. Они обладают противовоспалительным и обезболивающим эффектом. В эту группу входят Найз, Фастум Гель, Нимесил, Кетонал, Финалгель, Нурофен, Вольтарен, Фитобене и др. Эти средства помогают при болях различного характера и могут использоваться для лечебных компрессов.
-
Препараты местно-раздражающего и согревающего действия. Они содержат экстракт красного перца (капсаицин), змеиный или пчелиный яд, салицилаты растительного происхождения. Популярные представители: Апизартрон, Капсикам, Эфкамон, Випросал. Эти мази расширяют сосуды, улучшая кровообращение в пораженной области, что способствует снижению болевых ощущений.
-
Мази на основе хондропротекторов (Хондроксид, Артроцин). Используются как дополнение к терапии дегенеративно-дистрофических заболеваний позвоночника.
-
Мази на основе лекарственных растений – бальзам Дикуля, мазь Окопник, крем Софья и Шунгит, гель Артроцин. Они обладают обезболивающим, противовоспалительным, регенерирующим и противоотечным действием.
Лечебная физкультура и массаж
Это один из самых эффективных методов лечения и профилактики боли в спине.
Важно! Все упражнения противопоказаны при остром болевом синдроме, так как движения могут усугубить состояние. Заниматься можно только после стихания острого болевого синдрома и под наблюдением специалиста.
Комплекс упражнений должен подбирать специалист с учетом основного заболевания, физического состояния пациента, возраста и пораженного отдела позвоночника. В начале занятия должны проходить под руководством инструктора, а после освоения всех нюансов можно заниматься самостоятельно.
Не забывайте о пользе массажа. Регулярные сеансы улучшают кровоток в тканях позвоночника и укрепляют мышцы спины, поддерживающие больные позвонки. Массаж также способствует хорошему самочувствию и настроению.
Физиотерапевтическое лечение
Назначение терапии происходит после устранения острого болевого синдрома. Существующие методы помогают улучшить микроциркуляцию в тканях позвоночника, восстановить их питание, устранить хроническое воспаление и активировать регенерацию тканей.
Чаще всего используются:
- магнитотерапия,
- электрофорез,
- фонофорез,
- вакуумная терапия,
- лазерное лечение,
- УВЧ-терапия,
- тепловые процедуры (озокеритные и парафиновые аппликации),
- лечебные грязи,
- бальнеотерапия.
Как лечить боль в спине нетрадиционными методами
Сегодня существует множество альтернативных методов борьбы с болью в спине, известных как народное лечение.
Предлагаем несколько популярных рецептов лечения народными средствами.
Рецепт 1
Для приготовления мази от боли вам понадобятся трава конского каштана, нутряной жир и камфорное масло. Растопите жир и смешайте все ингредиенты в равных пропорциях, предварительно измельчив траву конского каштана в порошок. Мазь подходит как для растирания, так и для компрессов.
Рецепт 2
Для приготовления примочек из настойки золотого уса вам потребуется 500 мл бишофита и 35-40 суставчиков растения. Настаивайте в темном месте в течение 10 дней. Затем процедите состав и используйте в качестве примочек или растирки.
Народная медицина предлагает множество средств от боли в спине.
Рецепт 3
Согревающий компресс из конского жира. Нарежьте жир тонкими ломтиками и приложите к больному месту (можно использовать собачий или барсучий жир). Укутайте компресс полиэтиленом и теплой тканью. Держите его 3-4 часа.
Рецепт 4
Возьмите 300 граммов очищенного чеснока и пропустите его через мясорубку. Затем добавьте 100 мл водки и настаивайте при комнатной температуре 10 дней. После этого можно начинать лечение. Нанесите небольшое количество смеси на ткань и приложите к больному участку спины. Укутайте теплой тканью. Держите компресс до 1 часа, затем протрите кожу влажным полотенцем. Повторяйте процедуру через день до исчезновения боли.
https://youtube.com/watch?v=9GKjYEwyB7g
Рецепт 5
Чтобы приготовить лечебную ванну, залейте 500 граммов льняного семени 3 литрами кипятка и настаивайте 2 часа. Затем добавьте полученную смесь в теплую воду в ванне. Принимайте ванну 30 минут через день.
Помимо народной медицины, в быту применяются апитерапия (лечение пчелами и продуктами их жизнедеятельности), гирудотерапия (лечение пиявками), а также остеопатия, мануальная терапия и рефлексотерапия.
В заключение, избавиться от боли в спине можно быстро и эффективно, но для этого потребуются время, терпение и усилия. Важно не только устранить болевой синдром, но и выяснить его причины. Это поможет разработать программу профилактики и реабилитации, чтобы боль не вернулась.