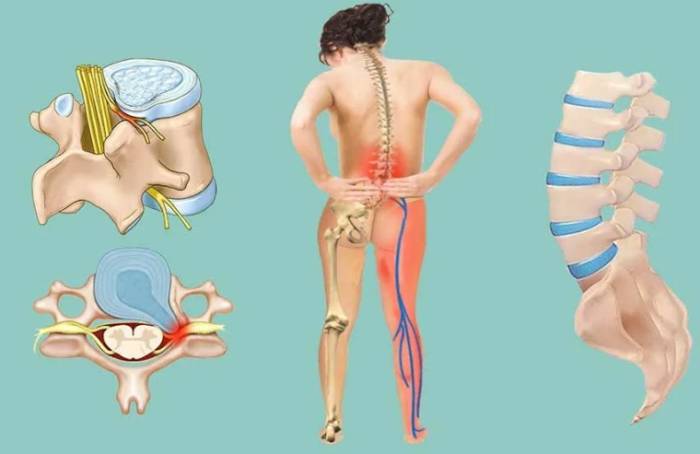
Этот вид боли мешает не только жить, но и ходить. Как болевое раздражение в спине может проникать в конечности и вызывать хромоту? Хотя источник боли находится выше, мы ощущаем его влияние на большом расстоянии: болит спина, а ноги немеют и тянут. Как боль в спине отдает в ногу?
Причинами отдающих болей в ногах могут быть сквозняк, остеохондроз, грыжа, опухоли и стресс.
Это связано с нервной рефлекторной природой болевого синдрома, который распространяется по длине нерва, выходящего из спинного мозга. Если нерв раздражается, возникает ответная реакция.
Одной из возможных причин отдающей боли в ногах является воспаление седалищного нерва.
В пояснично-крестцовом отделе находится сплетение нервных волокон, выходящих из позвонков L4, L5 и S1–S3, называемое седалищным нервом. Он выходит из грушевидной мышцы и разветвляется по ягодичным, бедренным и голеностопным мышцам и суставам, являясь самым мощным и длинным нервом в человеческом теле.
Воспаление седалищного нерва вызывает боль в нижних конечностях. Боль, возникающая в пояснице и отдающая в ноги, называется люмбоишиалгией. Обычно страдает одна нога, на стороне воспалившегося нерва, но может быть и двухсторонняя реакция, когда болят обе ноги.
Боль не ограничивается, и у больного могут возникать другие неприятные ощущения:
- Ноги покалывают, теряют чувствительность, тянут или немеют.
Если нерв поражается на уровне крестца, с задействованием ягодичных и бедренных мышц, болевой синдром от крестца до стопы называется ишиалгией.
Часто люди разделяют боли в спине и ногах на две разные категории и не видят первопричину. «У меня болит правое колено, немеют стопы. Я не могу наступить на ногу и подняться по лестнице», — описывают они состояние своих конечностей, забывая о боли в спине, которая предшествовала этим симптомам. Удивляются «некомпетентности» врачей, которые вместо лечения артроза коленного сустава начинают заниматься позвоночником.
Но именно позвоночник с его сложной нервной, мышечно-связочной и сосудистой системой является первопричиной люмбоишиалгии.
Почему болят, тянут и немеют ноги:
- Обычный сквозняк может вызвать прострел в пояснице, отдающий в ногу. К таким последствиям также приводит сидение на холодной поверхности, купание в холодной воде и подобные факторы, которые можно объединить под термином «переохлаждение».
- Остеохондроз — дистрофический процесс в пояснично-крестцовом отделе — может периодически вызывать острые боли, отдающие в конечности. Причина — деформации диска, задевающие нервные волокна и вызывающие их воспаление.
- Образование протрузии и межпозвоночной грыжи может вызвать сильный болевой синдром при сдавливании нерва. Болевой импульс распространяется по зоне иннервации со скоростью тока. Ощущения на пораженной стороне напоминают симптомы поражения слабым током: покалывание, жжение, ползающие мурашки, чувство холода. Эти симптомы называются парестезией. Если ноги больше не болят, а лишь немеют, это может означать, что из-за длительной компрессии нервных волокон начались атрофические процессы.
- Другие заболевания (спондилит, спондилоартроз, спондилолистез) приводят к ограничению подвижности и застойным явлениям в костных тканях, мышцах, нервах и сосудах, что стимулирует воспалительные процессы.
- Опухоли позвоночника и туберкулез также могут вызывать воспаление седалищного нерва и ощущение тянущей и немеющей боли в конечностях.
- Стресс — это не безобидное явление и никогда не проходит бесследно, особенно когда задействованы нервы.
Классификация болевого синдрома спины и ног
Все виды боли в спине, отдающие в конечности, можно условно разделить на три группы:
-
Первая группа связана с нейрорефлекторной природой болевого синдрома и патологическими процессами в позвоночнике. Сюда входят все дегенеративно-дистрофические процессы, нарушающие обменные процессы в тканях и их питание, а также инфекционные и воспалительные заболевания, врожденные дисплазии позвоночника. Угроза для нервных волокон здесь двойная: они подвергаются механическому воздействию со стороны деформирующихся звеньев позвоночника, и дистрофические изменения происходят в самих нервных волокнах.
-
Вторая группа связана с мышечной дисфункцией в спине или ногах. Причины могут быть разными:
- Сколиоз позвоночника, при котором формируется стойкая асимметрия мышечных групп по обе стороны искривляющей дуги.
- Повышенная нагрузка на определенные мышцы из-за неудобной позы или физического перенапряжения.
- Мышечные миозиты, вызванные переохлаждением, инфекционными процессами или врожденными патологиями.
- Боль в ногах может возникать из-за неудобной обуви на высоком каблуке.
-
Вегетативная дисфункция — третья разновидность происхождения люмбоишиалгии. Вегетативно-висцеральные нарушения — это симптомокомплекс, включающий все нарушения в работе внутренних органов и систем, связанных с дисфункцией вегетативной нервной системы (ВНС). Вегетативная система тесно связана с центральной нервной системой (ЦНС) по принципу прямой и обратной связи. Сбои в ЦНС и повреждения спинномозговых нервов могут вызывать нарушения в работе ВНС. Проблемы с ногами часто возникают при вегетативно-сосудистых нарушениях в области пояснично-крестцового отдела спины. Плохое кровоснабжение может привести к болевым ощущениям в спине и конечностях, дистрофии мышц ног и их онемению.
Суммируя, можно сделать вывод:
Узнать, почему болят, тянут и немеют ноги из-за боли в спине можно только после тщательной диагностики:
- Сбор анамнеза
- Рентгенологическое, компьютерное и магнитно-резонансное исследование позвоночника
- Ангиография сосудов
- Лабораторные исследования и т. д.
Лечение боли в спине и ногах
Лечение должно соответствовать причинам болезни.
-
Если болевой синдром вызван дегенеративно-дистрофическими процессами, то это:
- Обезболивающие и противовоспалительные средства (НПВС)
- Тракционные методы (растяжение позвоночника с помощью вытяжных устройств)
- Мануальная терапия и иглоукалывание
- Применение малочастотных токов, магнитной терапии и других физиотерапевтических методов
- Упражнения лечебной физкультуры.
-
При мышечной дисфункции, вызванной сколиозом, дополнительно применяют:
- Специальные корригирующие упражнения
- Ношение корсетов.
-
Лечение миозитов включает:
- Согревающие и раздражающие мази (если миозит не вызван инфекцией)
- Массаж и физиотерапию
- В отдельных случаях может потребоваться антибактериальная терапия.
-
При вегетососудистой дистонии назначают комплексное лечение:
- Сосудорасширяющие средства
- Ангиопротекторы
- Витамины и стимуляторы обменных процессов
- Седативные успокаивающие средства.
Лечение отражающих болей — это всегда длительный процесс, так как они обычно возникают при хронических заболеваниях, влияющих на нервную систему.
Поэтому, если заболела спина, старайтесь сразу определить причину боли и начать лечение, не дожидаясь, когда начнут болеть, неметь или тянуть ноги.
Видео: Если боль в спине отдает в ногу, помогут упражнения
https://youtube.com/watch?v=JNeh5lABQf4
Оценка статьи:
оценок, среднее:
из 5)
Если боль в пояснице отдает в ногу, в первую очередь думают о люмбаго (ишиасе) или радикулите. Особенно, если пальцы немеют, и нога «подволакивается» и ноет. Чаще всего так и бывает. И мало кто помнит, что подобная симптоматика может быть и при других заболеваниях, например, при остром аппендиците.
Причины
- Наиболее распространенная причина — патология позвоночника: остеохондроз, сколиоз, радикулит, ишиас, межпозвоночная грыжа, спондилит, спондилолистез и другие дегенеративные заболевания, а также посттравматические осложнения, опухоли и инфекции.
- Патология органов нижних отделов живота: мочекаменная болезнь, цистит, сальпингоофорит, спаечный процесс, паховая грыжа, аппендицит и другие.
Важно помнить о редких заболеваниях, которые также могут вызывать данный синдром.
Патология костно-мышечных структур
Болевой синдром в пояснице, связанный с заболеваниями позвоночника и распространяющийся на нижнюю конечность, называется люмбоишиалгией.
При дегенеративных процессах в поясничном отделе позвоночника боль возникает из-за сдавления нервных корешков и отдает в нижнюю конечность по седалищному нерву, который делится на малоберцовый и большеберцовый. Последний в подколенной ямке образует нервы голени.
Сдавление нервных корешков происходит при разрушении межпозвоночного диска на фоне дегенеративно-дистрофических изменений. Это приводит к уменьшению расстояния между соседними позвонками и сужению отверстий для спинномозговых корешков. При межпозвоночной грыже корешки раздражаются грыжевым выпячиванием, при опухолях — патологическими тканями новообразования, а при спондилезе — костными разрастаниями, называемыми остеофитами.
На фоне патологического процесса развивается воспалительная реакция, проявляющаяся отеком и нарушением функции окружающих тканей. Это ухудшает кровообращение в пораженной области и угнетает нормальные обменные процессы, что приводит к повышению мышечного тонуса в зоне иннервации ущемленных корешков и усиливает болевой синдром.
Изменения в позвоночнике обычно начинаются с 25 лет, когда завершаются процессы окостенения, и считаются нормальным физиологическим явлением. Раннее старение костно-хрящевых структур можно замедлить, соблюдая принципы правильного питания и укрепляя мышцы спины специальными упражнениями.
Разный характер болевого синдрома
Болезни позвоночника проявляются следующими типами люмбоишиалгии:
- Мышечно-тоническая — характеризуется резким спазмом, что приводит к компенсаторному искривлению позвоночника и ограничению движений в пояснице.
- Вегетативно-сосудистая — жгучая боль сопровождается онемением в области стопы, а также ощущением зябкости или жара в конечности, особенно при изменении положения тела. Это реакция сосудистой системы на патологический процесс.
- Нейродистрофическая — возникает жгучий спазм, преимущественно ночью, иногда кожа над патологическим очагом истончается.
Важно: Болевой синдром чаще всего имеет смешанный характер. Чистые формы люмбоишиалгии встречаются редко.
Клинические проявления некоторых заболеваний позвоночника
- При остеохондрозе болевой синдром может быть острым или хроническим. Острая боль возникает после резкого движения или поднятия тяжестей. Часто при этом немеют обе ноги, ломит область тазобедренных суставов, а движения в пояснице резко ограничены.
Хроническая боль становится постоянным спутником жизни, к которому привыкаешь, так как светлые промежутки очень короткие. При этом ощущается тянущая боль в поясничной области и по ходу ветвей седалищного нерва.
- При межпозвоночной грыже в поясничном отделе боли может не быть, но нарушается функция тазовых органов: возникает частое желание «по-маленькому», может развиться недержание мочи, в ногах ощущается покалывание и «ползание мурашек».
Если развивается болевой синдром, возможен паралич нижних конечностей из-за полного сдавления двигательных корешков. Однако чаще до таких тяжелых последствий не доходит.
- При радикулите прострел в пояснице отдает в ногу, появляется хромота, мышцы ломит и тянет. Может снизиться чувствительность по заднебоковой поверхности голени и на тыльной стороне стопы. Облегчение наступает в положении лежа с расслабленной спиной. Иногда боль ослабевает в «позе эмбриона».
Патология внутренних органов
Боли в пояснице, отдающие в ногу, могут указывать на патологии внутренних органов. При этом конечность может неметь, ощущаться тянущая боль, а дискомфорт может распространяться в пах.
- Мочекаменная болезнь может вызывать такие симптомы, когда камень движется по мочеточнику.
- При спаечной болезни нервы могут сдавливаться спайками.
- Сальпингоофорит, миома матки и эндометриоз также могут проявляться дискомфортом в пояснично-крестцовом сегменте и ноге с пораженной стороны.
- Острый аппендицит при нетипичном расположении червеобразного отростка (забрюшинное по задней поверхности слепой кишки) может вызывать тянущую боль в пояснице справа, отдающую в правую ногу. При попытке поднять прямую правую ногу в положении лежа на спине она может непроизвольно согнуться и развернуться наружу.
Эти явления объясняются особенностями иннервации органов малого таза и ног.
Лечение
Купирование боли — ключевой аспект лечения многих заболеваний. Однако облегчение состояния не всегда означает излечение, поэтому самоврачеванием заниматься не стоит.
Важно не принимать обезболивающие препараты при остром аппендиците, так как это затруднит диагностику и задержит необходимое хирургическое вмешательство. Чем дольше заболевание прогрессирует, тем выше риск развития перитонита — воспаления брюшины.
-
В лечении заболеваний позвоночника применяются консервативные и хирургические методы. К консервативным относятся противовоспалительные препараты с анальгезирующим действием (Диклофенак, Ибупрофен, Вольтарен), миорелаксанты (Мидокалм), физиотерапия (электрофорез с лекарственными средствами, магнитотерапия, лазеролечение) и мягкие мануальные техники. Хирургическое вмешательство показано при крупных межпозвоночных грыжах, опухолях и остеомиелите.
-
При мочекаменной болезни используют спазмолитики, анальгетики и литолитические препараты (разрушающие конкременты). В экстренных случаях показаны операции — пиелолитотомия или цистолитотомия.
-
При воспалительных процессах в половых органах у женщин назначаются противовоспалительные препараты.
При остром аппендиците единственный вариант — аппендэктомия (операция по удалению воспаленного отростка).
Ноющая боль в пояснице и ногах может возникать из-за различных патологических и физиологических факторов. Установление точной причины определяет дальнейшую терапевтическую тактику.
Возможные причины
Боль в пояснице, отдающая в ногу, часто свидетельствует о защемлении нерва.
Если болит поясница и тянет ноги, причины могут быть различными. Для удобства диагностики и лечения их разделяют на несколько групп:
- патологии опорно-двигательного аппарата;
- онкологические процессы;
- заболевания почек и мочевыводящих путей;
- туберкулез позвоночника;
- аутоиммунные заболевания;
- физиологические причины.
Для каждой группы причин разрабатываются специфические терапевтические мероприятия.
Сопутствующие симптомы
При отнятии ног и болях в пояснице важно учитывать сопутствующие симптомы, которые могут указать на источник дискомфорта. В зависимости от причин клиническая картина может различаться.
Патологии структур опорно-двигательной системы
Пояничный остеохондроз
Боль в пояснице, которая может отдавать в ноги, часто возникает из-за различных патологий позвоночника:
-
Остеохондроз – нарушение питания хрящевой ткани приводит к разрушению структур позвоночника. Высота межпозвоночных дисков уменьшается, развивается воспаление. Часто происходит ущемление спинномозговых корешков, что вызывает боль, усиливающуюся при движениях и после длительных статических нагрузок. Боль может отдавать в ягодицу и ногу, преимущественно по задней поверхности. Также наблюдаются снижение мышечной силы и онемение кожи. Симптомы обычно усиливаются во второй половине дня и к вечеру.
-
Протрузия или грыжа межпозвоночного диска – выпячивание с повреждением фиброзного кольца или без него. Это может ущемлять спинномозговые корешки, вызывая боль, которая может отдавать в ногу или большой палец стопы.
-
Перенесенные травмы позвоночника или других структур опорно-двигательной системы могут влиять на форму и функциональное состояние позвоночника.
-
Артроз – прогрессирующее дегенеративно-дистрофическое поражение суставных хрящей с воспалительной реакцией. Это состояние сопровождается ноющей болью в местах ущемления нервных волокон, которая усиливается при обострении воспаления.
-
Врожденные или приобретенные изменения формы позвоночника, такие как лордоз или сколиоз, могут приводить к ущемлению спинномозговых корешков и соответствующим клиническим проявлениям.
Рассеянный склероз может уменьшать тонус скелетных мышц, вызывать периодические судороги, изменять форму позвоночника и ущемлять спинномозговые корешки.
Болевые ощущения, вызванные патологическими изменениями в опорно-двигательной системе, усиливаются при движениях: ходьбе, наклонах, глубоких вдохах или выдохах. Ноющий дискомфорт возникает после длительного нахождения в одном положении, что приводит к повышенной статической нагрузке на поясницу.
Онкологические процессы
Боль в пояснице может быть следствием доброкачественных или злокачественных новообразований. Наиболее распространенные опухоли:
-
Невринома — доброкачественная опухоль, образующаяся из нервной ткани. Она проявляется болезненной выпуклостью в пояснице и ноющей болью, сопровождающейся ощущением тяжести. При нажатии на опухоль боль усиливается. Часто наблюдается онемение кожи, а дискомфорт может отдавать в ногу, бок или живот.
-
Саркома — злокачественная опухоль, развивающаяся из соединительной ткани. Она может локализоваться в пояснице и характеризуется агрессивным ростом и ранним метастазированием. При прогрессировании боли становятся интенсивными, и их невозможно снять нестероидными противовоспалительными средствами.
-
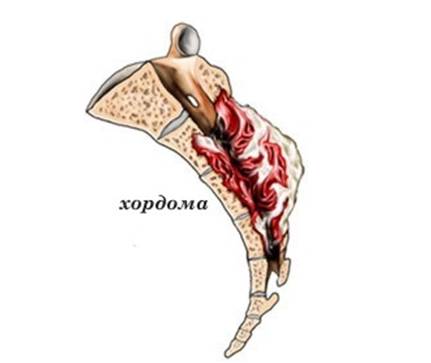
Хондрома — доброкачественное новообразование из хрящевой ткани, которое долгое время может не проявляться. При сдавливании спинномозговых корешков возникают симптомы, схожие с остеохондрозом: ноющие боли в пояснице, отдающие в ногу, онемение кожи, ломота и судороги в икроножных мышцах. При ущемлении двигательных волокон может наблюдаться слабость или паралич мышц нижних конечностей, что приводит к падениям. Появляются «мурашки» на коже, нога затекает.
Появление припухлости в пояснице может указывать на онкологический процесс. На поздних стадиях злокачественного новообразования развивается раковая интоксикация, проявляющаяся потерей веса, тошнотой, рвотой и повышением температуры. Боли в области первичной опухоли и метастазов становятся невыносимыми.
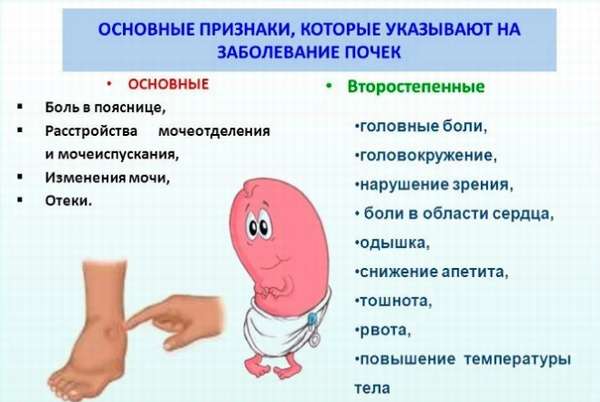
Заболевания почек
Почки расположены в забрюшинной клетчатке поясницы. Патологические процессы в них вызывают болевые ощущения в этой области:
- Гломерулонефрит — воспаление клубочков обеих почек, имеющее аутоиммунное происхождение. Характеризуется постепенным ухудшением функции почек. Боли в пояснице двусторонние и не отдают в ногу. Прогрессирование острого или хронического процесса может привести к отекам под глазами, особенно выраженным утром.
- Пиелонефрит — инфекционное воспаление чашечно-лоханочной системы одной из почек. Заболевание вызывает ноющую боль в пояснице, сопровождающуюся интоксикацией, повышением температуры и ломотой в теле, что напоминает простуду.
- Мочекаменная болезнь — образование нерастворимых камней в почках приводит к приступам сильной боли, известным как почечные колики. В межприступный период может ощущаться ноющая боль в пояснице.
Патологии почек часто сопровождаются изменениями в моче: она становится мутной, могут появляться примеси крови, слизи или гноя. У мужчин болевые ощущения могут быть вызваны простатитом, при котором воспаленная простата увеличивается и нарушает мочеиспускание. У женщин неприятные ощущения в пояснице, отдающие в низ живота, могут возникать во время менструации.
Туберкулез позвоночника
Специфический инфекционный процесс, вызванный микобактериями туберкулеза, приводит к разрушению костной ткани позвонков. В результате образуются каверны, содержащие большое количество возбудителей и погибших клеток. Боль локализуется в пояснице и имеет ноющий характер. Также наблюдается специфическая интоксикация, сопровождающаяся повышением температуры тела до субфебрильных значений (37-37,5 °С). На ранних стадиях туберкулез часто протекает бессимптомно, и человека беспокоит лишь немотивированная усталость.
Аутоиммунная патология
Нарушение работы иммунной системы приводит к образованию антител против собственных тканей организма, что вызывает воспалительный процесс. К аутоиммунным заболеваниям, вызывающим боли в пояснице, относятся ревматизм, ревматоидный артрит и болезнь Бехтерева. Эти заболевания поражают суставы, ухудшают их подвижность и вызывают отеки тканей вокруг них. Симптомы особенно выражены утром после сна: человеку трудно вставать, наклоняться, разгибаться и ходить.
При болезни Бехтерева прогрессирует скованность позвоночника, что может привести к полной невозможности движений. Также развиваются функциональные нарушения других органов, часто затрагивающих сердце, почки, поджелудочную железу и щитовидную железу.
Физиологические причины
Боли в спине могут возникать у беременных женщин. На поздних сроках увеличивается нагрузка на поясницу, а матка смещает внутренние органы. Маточные боли в спине могут быть связаны с миомой — доброкачественным новообразованием, которое может достигать больших размеров. Часто ухудшается отток лимфы, что приводит к болям в пояснице и отекам ног.
У детей и подростков, особенно у молодых девушек, болевые ощущения и онемение могут иметь невротическое происхождение, что связано с особенностями нервной системы. Психосоматические расстройства могут вызывать бессонницу, что требует терапевтических мероприятий. Важно обеспечивать полноценный сон.
Диагностика, лечение и профилактика
Снимок МРТ поясничного отдела позвоночника
Для точного определения причин дискомфорта в пояснице, который может сопровождаться онемением ноги, необходимо провести визуализацию позвоночника. Для этого используются рентген, компьютерная и магнитно-резонансная томография, которые эффективно выявляют изменения. Диагностика должна начинаться с лабораторных исследований для оценки функционального состояния организма.
Лечение болей в пояснице комплексное и направлено на устранение причин патологического процесса. Его можно проводить в домашних условиях при строгом соблюдении врачебных рекомендаций. Это включает соблюдение режима, диету, лечебную физкультуру с упражнениями для спины и применение медикаментов по рецепту. Важно правильно лежать, чтобы снизить нагрузку на позвоночник. В поликлинике доступны физиотерапевтические процедуры, включая холод на область отечности тканей.
При некоторых заболеваниях можно использовать народные средства на основе лекарственных растений, но предварительно необходимо проконсультироваться с врачом.
В случае онкологического процесса проводится хирургическое удаление измененных тканей с последующей лучевой терапией и применением цитостатиков.
Если возникают боли в пояснице, следует обратиться к врачу. Специалист на основе клинической картины выберет дальнейшую лечебно-диагностическую тактику. Без точного установления причины патологии невозможно эффективное лечение.
https://youtube.com/watch?v=bDsLYo_xYAM