Гормональные перестройки, усталость после беременности и родов, а также изменения в привычном образе жизни могут привести к различным патологиям, требующим медицинского вмешательства.
Что это такое
Наверняка каждый слышал термин «аллергия» и понимает, что он означает. Научно говоря, аллергия — это синдром повышенной чувствительности к определенному антигену. Им могут стать пищевые продукты, химические вещества, растительная пыльца, шерсть животных, пыль и другие вещества.
При попадании чуждых веществ в организм иммунная система распознает их и вызывает защитную воспалительную реакцию. Это проявляется кашлем, чиханием, отеком слизистых оболочек, зудом и покраснением кожи. В тяжелых случаях возможны опасные для жизни состояния, такие как анафилактический шок.
Особое внимание стоит уделить аллергии, проявляющейся во время беременности и лактации. Вынашивание плода связано с перестройкой иммунной системы, что может сохраняться и после родов.
В этот период материнский организм может быть более подвержен аллергии. Возможны как новые аллергические реакции, так и ухудшение уже существующих хронических заболеваний.
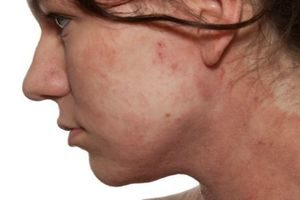
Мамы иногда сталкиваются с атопическим дерматитом — воспалением кожи, сопровождающимся зудом. Расчесывание может привести к вторичному инфицированию.
Особенность! Заболевание имеет наследственный характер, то есть предрасположенность к нему является врожденной. Обычно оно проявляется в младенчестве, может угасать с возрастом и затем возобновляться под воздействием провоцирующих факторов.
Одним из таких факторов является перестройка иммунной системы во время беременности. Кроме того, к рецидиву могут приводить частые инфекционные заболевания до и после родов, гормональные изменения, неправильное питание (избыточное по калорийности и с высоким содержанием аллергенов), стресс и патологии пищеварительной системы.
Клиническая картина
Атопическому дерматиту присущи следующие клинические проявления:
- сухость кожи;
- шелушение;
- интенсивный зуд, вызывающий значительный дискомфорт и усиливающийся при контакте с аллергеном;
- выраженная гиперемия, которая может возникать вторично при расчесывании;
- присоединение инфекции, сопровождающееся желтоватым отделяемым.
Для заболевания характерны типичные зоны локализации:
- сгибательные поверхности конечностей;
- тыльные поверхности кистей и стоп;
- виски, лоб и затылок на границе роста волос;
- подмышечные области;
- пах;
- запястья;
- шея;
- лицо.
В сложных случаях зудящие высыпания могут наблюдаться по всему телу. Также могут появляться косвенные признаки, важные для диагностики заболевания: трещины за ушами, рецидивирующий конъюнктивит, хейлит (воспаление губ с образованием трещин), экзема сосков, белые пятна на коже и усиленное потоотделение, сопровождающееся зудом.
Диагностические критерии
При обнаружении указанных симптомов женщина должна обратиться к дерматологу. Клиническая картина атопического дерматита схожа с проявлениями других заболеваний, таких как ихтиоз, псориаз, себорейный дерматит, чесотка и некоторые иммунодефициты.
Поэтому ставить диагноз самостоятельно и заниматься самолечением нельзя. При диагностике атопического дерматита учитываются:
- характерные внешние признаки;
- анамнез (предшествующие обострения, связь с различными факторами, наличие заболевания у родственников);
- уровень общего IgE в сыворотке крови (при аллергическом синдроме наблюдается его значительное повышение).
Если уровень IgE подтверждает аллергическую природу дерматита, проводятся аллергопробы. Они предполагают контакт с аллергеном в медицинском учреждении с последующим наблюдением за реакцией организма. Однако из-за разнообразия возможных аллергенов не всегда удается точно определить причину высыпаний.
Особенности лечения
Первое, что волнует мать при атопическом дерматите в период лактации, — повлияет ли это заболевание на малыша. Можно ли продолжать грудное вскармливание при обострениях и как лечить аллергию?
Ответ положительный: в грудном молоке нет аллергенов, и оно приносит ребенку только пользу. Проявления атопии у грудничка могут быть связаны с генетической предрасположенностью, о которой следует сообщить педиатру.
Лечение атопического дерматита начинается с устранения контакта с аллергеном. В жилом помещении нужно минимизировать количество «пылесборников» (ковров с длинным ворсом, мягких игрушек, бумажных книг) и регулярно проводить влажную уборку.
Также следует сократить использование бытовой химии, выбирая гипоаллергенные средства. Необходимо учитывать, что аллергены могут быть связаны с домашними животными.
Важно обратить внимание на пищевые аллергены. При атопическом дерматите рекомендуется соблюдать гипоаллергенную диету, исключая высокоаллергенные продукты. К ним относятся цитрусовые, яркие фрукты и ягоды (оранжевого, красного и их оттенков), шоколад, яйца, орехи, жирное мясо, сливочное масло, копчености, цельное молоко, а также продукты с высоким содержанием красителей и консервантов. Разрешается употребление:
- нежирных кисломолочных продуктов;
- нежирных сортов мяса (крольчатина, говядина, индейка) и рыбы;
- любых круп;
- печенья без добавок, сушек, сухарей;
- овощей и фруктов неярких цветов.
Интересно! Рекомендуется организовать оптимальный питьевой режим (1,5-2 л чистой воды в день) — это способствует выведению токсинов из организма.
Медикаменты
Медикаментозная терапия у кормящей женщины имеет свои сложности. Врач должен подбирать препараты, которые будут эффективны и безопасны для ребенка. Большинство антигистаминных средств (Супрастин, Кларитин, Дезлоратадин, Пипольфен, Цетиризин и др.) выводятся с грудным молоком.
При их употреблении ребенок может стать чрезмерно возбужденным или, наоборот, вялым и сонливым. Гормональные препараты, такие как глюкокортикостероиды (например, Преднизолон, Дексаметазон, а также местные средства — мази Флуцинар, Скин-Кап, Дермовейт), также оказывают негативное влияние, так как выводятся с молоком и подавляют иммунное воспаление.
Эти лекарства назначаются только в тяжелых случаях, когда матери причиняется значительный дискомфорт. В таких ситуациях необходимо временно прекратить лактацию. Чтобы сохранить выработку молока, его можно сцеживать, а ребенка перевести на искусственное вскармливание.
Если симптомы не критичны, можно попробовать местное негормональное лечение и народные средства. Эффективно смазывание пораженных участков кожи мазью Бепантен или ее более доступным аналогом — Декспантенолом.
Эти средства содержат пантотеновую кислоту, которая ускоряет регенерацию кожи, успокаивает и увлажняет ее, снижая сухость и шелушение, облегчая зуд. Можно использовать и мазь Радевит, содержащую ретинол, токоферол и витамин К, необходимые для восстановления кожи.
Эти препараты, а также подходящие увлажняющие и питательные кремы, можно применять и в период ремиссии. Полноценное питание кожи может снизить интенсивность патологических проявлений в будущем.
Народные средства
Зуд и воспаление можно облегчить народными средствами, такими как отвары ромашки, зверобоя, календулы и чистотела. Их применяют как в виде компрессов, так и для ванн.
Молодая мама может снизить частоту обострений, изменив образ жизни для быстрого восстановления после родов. Регулярные прогулки на свежем воздухе, полноценный сон и избегание стресса помогут в этом.
Нормализация работы регуляторных систем организма способствует сбалансированию функций нарушенных звеньев иммунитета, что улучшает самочувствие пациентки.
Вывод
Атопический дерматит — аллергическое заболевание, обостряющееся в период грудного вскармливания из-за изменений в иммунной системе и общей ослабленности организма после беременности.
Лечение должно проводиться под контролем специалиста. Важно, чтобы ребенка наблюдал педиатр, так как вероятность наследственной предрасположенности к атопии составляет 60%.
В период лактации разрешенные медикаменты могут лишь облегчить симптомы. Этиотропное лечение должно быть направлено на устранение контакта с аллергеном.